Classificatie
WHO-classificatie
|
B-lymfoblastaire leukemie/lymphoma NOS |
|
|
B-lymfoblastaire leukemie/lymphoma met recurrent genetic abnormalities |
B-lymfoblastaire leukemie/lymphoma met t(9;22)/(q34.1/q11.2);BCR-ABL1 |
|
|
B-lymfoblastaire leukemie/lymphoma met t(v;11q23.3);KMT2A-rearranged |
|
|
B-lymfoblastaire leukemie/lymphoma met t(12;21)(p13.2;q22.1);ETV6-RUNX1 |
|
|
B-lymfoblastaire leukemie/lymphoma met hyperdiploidie |
|
|
B-lymfoblastaire leukemie/lymphoma met hypodiploidie |
|
|
B-lymfoblastaire leukemie/lymphoma met t(5;14)(q31.1;q32.1);IGH/IL3 |
|
|
B-lymfoblastaire leukemie/lymphoma met t(1;19)(q23;p13.3);TCF3-PBX1 |
|
|
B-lymfoblastaire leukemie/lymphoma, BCR-ABL1-like |
|
|
B-lymfoblastaire leukemie/lymphoma met iAMP21 |
|
T-lymfoblastaire leukemie/lymphoma NOS |
Early T-cell precursor lymphoblastic leukemie |
|
NK-lymphoblastaire leukemia/lymphoma |
|
Definitie lymfoblastair lymfoom
Nodale of extranodale lokalisatie van lymfoblasten, met < 25% beenmergbetrokkenheid (WHO 2008)
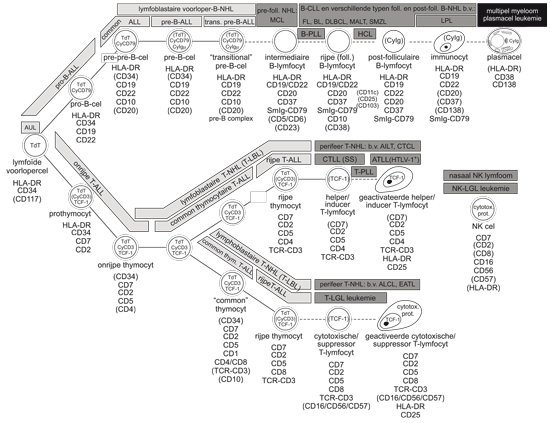
Immunologische classificatie volgens SIHON
| markers | pro-B-ALL (EGIL B-I) |
common ALL (EGIL B-II) |
pre-B-ALL (EGIL B-III) |
transitional pre-B-ALL* (geen EGIL-code) |
| TdT | ++** | ++ | ++ | ++ |
| CD10 | – | ++ | ++ | ++ |
| CD19 | ++ | ++ | ++ | ++ |
| CD20 | – | + | + | + |
| CD22 | ++ | ++ | ++ | ++ |
| CyCD79 | ++ | ++ | ++ | ++ |
| CyIgμ | – | – | ++*** | ++*** |
| SmVpre-B/λ5 | – | – | – | ++ |
| SmIg-CD79 | – | – | – | ++ |
| CD34 | + | + | + | + |
| HLA-DR | ++ | ++ | ++ | ++ |
|
* ∼5% van de pre-B-ALL patiënten hebben eeen transitional pre-B-ALL, gedefinieerd door zowel CyIgμ als membraanexpressie van het pre-B-celcomplex (SmIgμ-CD79) zonder expressie van κ of λ-Ig lichte ketens. Uit: Van der Velden et al. Immunofenotypische analyse, p420-495 – Handboek Med. Lab. diagnostiek 2009 297-304 |
||||
| onrijpe T-ALL | common thymocytaire T-ALL corticale T-ALL, EGIL T-III |
rijpe T-ALL (EGIL T-IV) | |||
| markers | prothymocytaire (pro-T-ALL, EGIL T-I) | immature thymocytaire (EGIL T-II) | SmCD3‾ | SmCD3+ | |
| TdT | ++ | ++ | ++ | ++ | ++ |
| HLA-DR | + | – | – | – | – |
| CD34 | + | – | – | – | – |
| CD1 | – | – | ++ | ++ | – |
| CD2 | + | ++ | ++ | ++ | ++ |
| CyCD3 | ++ | ++ | ++ | ++ | ++ |
| CD5 | – | ++ | ++ | ++ | ++ |
| CD7 | ++ | ++ | ++ | ++ | ++ |
| CD4‾/CD8‾ | ++ | + | – | – | – |
| CD4+/CD8‾ | – | ± | ± | ± | + |
| CD4‾/CD8+ | – | ± | ± | ± | ± |
| CD4+/CD8+ | – | – | + | + | ± |
| SmCD3 | – | – | – | ++ | ++ |
| TCRαβ | – | – | – | + a | + a |
| TCRγδ | – | – | – | + a | + a |
|
– = < 10% van de maligniteiten is positief; ± = 10-25% van de maligniteiten is positief; + = 25-75% van de maligniteiten is positief; ++ = > 75% van de maligniteiten is positief Uit: Van der Velden et al. Immunofenotypische analyse, p420-495 – Handboek Med. Lab. diagnostiek 2009 297-304 |
|||||
Lymfatische differentiatie antigene markers B/T-cel maligniteiten, volgens laboratorium immunologie Erasmus MC
Risicoclassificatie
Risicogroepen in precursor B- en T-ALL
|
Hoog risico Tenminste 1 parameter aanwezig |
Intermediair risico |
Laag risico |
|
|
Leucocytenaantal bij diagnose: |
+ |
– |
– |
|
Cytogenetische afwijkingen: |
|
– |
– |
|
Moleculaire afwijkingen: |
BCR-ABL/MLL fusie |
– |
– |
|
CR na remissie inductie kuur 1: |
Geen CR na 1e RI |
CR na 1e RI |
CR na 1e RI |
|
Flowcytometrische MRD na 1ste consolidatie: |
≥ 10-4 |
< 10-4 |
< 10-4 |
|
Leeftijd (geen parameter) |
18-70 jaar |
40-70 jaar |
≤ 40 jaar |
Risicogroepen lymfoblastair lymfoom
- Hoog risico: Indien geen CR bereikt na remissie inductie kuur. (Evt indien onduidelijkheid bestaat, mbv FDG-PET scan).
- Standaard risico: CR bereikt na remissie inductie kuur
Onderzoek
Onderzoek bij diagnose
- BSE, volledig bloedbeeld (Hb, Ht, erytrocyten, celindices, leukocyten, differentiatie, trombocyten, reticulocyten)
- chemie (ureum, kreatinine, urinezuur, Na, K, Ca, P, totaal eiwit, albumine, bilirubine, AF, γGT, ALAT, ASAT, LDH, Transferrine saturatie, haptoglobine, vitamine-B12, foliumzuur, glucose)
- bloedgroep, rhesus, directe Coombs
- diffuse intravasale stolling pakket
- beenmerg: morfologie, immunologie, moleculaire diagnostiek, cytogenetica, biobank, moleculaire MRD (indien kandidaat HOVON146 via pre-PIF)
- botbiopt op indicatie
- bloed: heparinebloed en serum voor parelsnoer (transplantatielab)
- liquorpunctie als blasten uit perifeer bloed
- virusserologie (HAV IgG, HBsAg, anti-HBc, anti-HCV, anti-HIV, anti-HTLV-1/2, IgG VZV, IgG CMV, IgG EBV VCA, IgG HSV-1/2)
- toxoplasmose- en luesserologie
- urine algemeen onderzoek
- Mantoux
- ECG
- allo-antistoffen tegen trombocyten
- HLA-typering patiënt klasse I
- HLA-typering klasse II op indicatie
- HLA-typering familie als intermediair of hoog risico (zie boven)
- X-thorax, X-OPG, X-sinus (o.i.)
- CT-hals/thorax/abdomen
- ejectie-fractie (o.i.)
- longfunctie (o.i.)
- plaatsen Hickman-katheter
- icc fertiliteitsarts (gynaecoloog) of uroloog t.b.v. sperma of ovariële cryopreservatie en/of counseling
- zwangerschapstest op indicatie
NB: zie ook de specifieke studieprotocollen in verband met eventueel extra onderzoek.
Onderzoek bij follow-up
- Beenmerg onderzoek na iedere chemokuur en op de tijdstippen zoals aangegeven in het studieprotocol
- CT hals/thorax/abdomen ook op deze tijdstippen als bij diagnose aanwijzingen voor extramedullaire lokalisatie.
- Minimale restziekte/ Minimal residual disease (MRD) na consolidatie (1)
- MRD mbv immunofenotypering (volgens studieprotocol)
- MRD o.b.v. RQ-PCR analyse van patiënt specifieke unieke Ig/TCR genherschikkingen. (alleen in kader van HOVON146 studie)
Definities remissie/recidief bij patiënten met ALL/LBL
Complete hematologische remissie (CR)
- Morfologisch < 5% blasten in beenmerguitstrijk of botbiopt
- Geen blasten in perifeer bloed (evt. bij twijfel met immunofenotypering)
- Geen extramedullaire leukemie (in ieder geval > 75% afname volgens Cheson criteria)
OF
- Morfologisch 5-10% blasten in beenmerguitstrijk of botbiopt EN < 1% blasten bij immunofenotypering
- Geen blasten in perifeer bloed (evt. bij twijfel met immunofenotypering)
- Geen extramedullaire leukemie (in ieder geval > 75% afname volgens Cheson criteria)
Partiële response (PR)
- Morfologisch 5-10% blasten in beenmerguitstrijk of botbiopt
- ≥ 1% blasten bij immunofenotypering
- Geen extramedullaire leukemie (in ieder geval > 75% afname volgens Cheson criteria)
OF
- Morfologisch 10-25% blasten in beenmerguitstrijk of botbiopt
- 0-25% blasten bij immunofenotypering
- Geen extramedullaire leukemie (in ieder geval > 75% afname volgens Cheson criteria)
Response LBL
Volgens Cheson criteria 1999
- CR: normalisatie van de afwijkende lymfeklieren en < 1,5 cm
- CRu: > 75% afname van de lymfeklieren
Falen van behandeling
Patiënten die geen CR of PR bereiken na inductie worden geclassificeerd aan de hand van onderstaande criteria:
- Refractaire ziekte: niet voldaan aan criteria voor CR, PR of recidief
- Aplastisch overlijden: overlijden met cytopenie en beenmerg aplasie zonder aanwijzingen voor actieve leukemie ≥ 7 dagen na de laatste dosis van remissie-inductiekuur.
- Onbepaalde oorzaak:
- Overlijden < 7 dagen na de laatste dag van inductie chemotherapie
- Overlijden ≥ 7 dagen na de laatste dag van inductie chemotherapie. Geen aanwijzingen voor leukemie in het meest recente bloeduitstrijkje. Geen beenmerg evaluatie beschikbaar
Recidief
Recidief na complete remissie is gedefinieerd als:
- Terugkeer van leukemische blasten in het bloed
- Terugkeer van leukemische blasten gedetecteerd mbv immunofenotypering in het bloed
- Terugkeer van blasten in beenmerg ≥ 10% (uitgezonderd toename blasten bij regenererend beenmerg)
- Terugkeer van blasten in beenmerg 5-10% EN > 1% bij immunofenotypering
- Terugkeer van leukemie in een extramedullaire lokalisatie (biopsie/cytologie bewezen)
Opmerking:
Na recente chemotherapie en geen blasten in het perifere bloed EN wanneer het beenmerg 5-15% blasten bevat, moet beenmergonderzoek herhaald worden na een interval van tenminste 1 week om de mogelijkheid van een toename van blasten door vroege myeloïde regeneratie uit te sluiten. De herhaling van het onderzoek moet informatie opleveren om onderscheid te maken tussen persisterende leukemie of regeneratie.
Bovenstaande is van toepassing op evaluatie van de remissie-inductie behandeling, en eventueel de consolidatie behandeling wanneer er voorheen nog geen CR is vastgesteld.
Behandeling ALL
Algemeen
Indien er klinische symptomen van leukostase zijn, dient gestart te worden met steroiden (prednison) en kan leukaferese worden overwogen afhankelijk van de kliniek en de ernst van de klachten. Klik hier voor een handleiding hemaferese.
Voor behandeling Burkitt-lymfoom zie hoofdstuk NHL
Toediening hoge dosis MTX
- Geen H2-receptor antagonisten (inclusief protonpompremmers) gedurende hoge dosis MTX i.v.m. nefrotoxiciteit
- Stop cotrimoxazol vanaf 3 dagen voor tot 5 dagen na hoge dosis MTX
- Let op interacties met azolen, quinolonen, macroliden, NSAID’s, thiazide diuretica en aminosiden
- Start toediening pas bij:
neutrofielen > 0.5 x 109/L, trombocyten > 50 x109/L, kreatinine ≤ 1,5 x ULN en bilirubine/transaminasen ≤ 3 x ULN - Controleer dat de pH van de urine >7 is voorafgaand aan de MTX toediening
Folinezuur rescue schema bij hoge dosis MTX:
Dit start 36 uur na de start van de MTX toediening tot de MTX spiegel ≤ 0.2 μmol/L is.
Folinezuur wordt iedere 6 uur gegeven volgens onderstaande tabel:
| MTX spiegel (x 10-7) mol/L |
MTX spiegel (μmol/L) |
36 uur | 48 uur | 72 uur | 96 uur | > 96 uur |
| > 100 | > 10 | 45 mg p.o. x 2 |
50 mg/m2 i.v. x 4 |
200 mg/m2 i.v. x 4 |
200 mg/m2 i.v. x 4 |
200 mg/m2 i.v. x 4 |
| > 50 | > 5 | 45 mg p.o x 2 |
45 mg p.o. x 4 |
100 mg/m2 i.v x 4 |
200 mg/m2 i.v. x 4 |
200 mg/m2 i.v. x 4 |
| > 10 | > 1 | 45 mg p.o x 2 |
45 mg p.o. x 4 |
50 mg/m2 i.v. x 4 |
100 mg/m2 i.v x 4 |
200 mg/m2 i.v x 4 |
| > 5 | > 0,5 | 45 mg p.o x 2 |
45 mg p.o. x 4 |
45 mg p.o. x 4 |
50 mg/m2 i.v. x 4 |
100 mg/m2 i.v x 4 |
| > 2 | > 0,2 | 45 mg p.o x 2 |
45 mg p.o. x 4 |
45 mg p.o. x 4 |
45 mg p.o. x 4 |
50 mg/m2 i.v. x 4 |
| ≤ 2 | ≤ 0,2 | geen rescue | geen rescue | geen rescue | geen rescue | geen rescue |
Eerstelijns behandeling
- CD19 positieve precursor B-cel ALL/MPAL patiënten van 18-70 jaar behandelen in HOVON 146 studie
- Philadelphia-positieve ALL patiënten kunnen ook in de HOVON 146 studie behandeld worden met toevoeging van Imatinib (1dd 600 mg) gedurende gehele protocol, behalve ten tijde van de de eerste blinatumomab toediening (2 weken in de prefase) en de PEG-Asparaginase tot een week na de laatste gift, dan tijdelijk imatinib onderbreken.
Buiten studie:
Niet fitte oudere patiënten met Ph negatieve ALL
|
Dexamethason (po) |
3 mg/m2 |
1-3 |
|
Rituximab (iv) (CD20 positief) |
375 mg/m2 |
8, 15 |
|
Vincristine (iv) |
1 mg/m2 |
1 |
|
Idarubicine (iv) |
10 mg/m2 |
1 |
|
Methotrexaat (it) |
12,5 mg |
Eenmalig in RI1 |
|
Methotrexaat (po) |
5 mg/m2 |
1, 8, 15, 22 |
|
6-mercaptopurine (po) |
25 mg/m2 |
1-28 |
|
Herhaal 2 keer deze zelfde kuur als perifere bloed hersteld met neutrofielen > 0,75 x109/L en trombocyten > 75 x 109/L Na de 3e kuur en bij herstel perifere bloed wordt gestart met de onderhoudsbehandeling |
||
|
6-mercaptopurine (po) |
25 – 75 mg/m2 afhankelijk labwaarden |
1-28 |
|
Methotrexaat (po) |
5 mg/m2 |
1x /week |
|
Rituximab (iv) (CD20 positief) |
375 mg/m2 |
1x/ 3 maanden |
|
Vincristine (iv) |
1,4 mg/m2 (max. 2 mg) |
1x / 3 maanden |
|
Prednison |
60 mg/m2 |
5 dagen/ 3 maanden |
|
Methotrexaat (it) |
12,5 mg |
1x /3 maanden |
|
* 6-MP starten met 25 mg/m2 en dan ophogen op geleide tolerantie iedere 4 weken tot maximaal 75 mg/m2 |
||
Philadelphia (Ph) positiviteit bij B-ALL
Indien bij de patiënt een translocatie(9;22) dan wel BCR-ABL aantoonbaar is (Ph positief), dient direct imatinib 600 mg aan de behandeling te worden toegevoegd. Als patiënten 600 mg niet verdragen, volstaat een verlaging van de dosering naar 400 mg. Ph+ ALL wordt geclassificeerd als hoog risico ziekte en dus komen deze patiënten in aanmerking voor een allogene stamceltransplantatie. Imatinib, of een andere tyrosine kinase remmer (TKI) wordt gecontinueerd tot er een recidief optreedt, tot het einde van de onderhoudsbehandeling of tot 12 maanden na allogene stamceltransplantatie. Als BCR-ABL positief wordt na eerder negatief te zijn geweest wordt een alternatieve TKI geadviseerd na BCR-ABL mutatieanalyse. Er bestaat een voorkeur voor dasatinib in de tweede lijn gezien de ruime ervaring met dit middel in combinatie met chemotherapie.
Niet fitte oudere patiënten met Ph + ALL
|
Dexamethason (po) |
3 mg/m2 |
1-3 |
|
Rituximab (iv, CD20 positief) |
375 mg/m2 |
8, 15 |
|
Vincristine (iv) |
1 mg/m2 (max. 2 mg) |
1 |
|
Idarubicine (iv) |
10 mg/m2 |
1 |
|
Methotrexaat (it) |
12,5 mg |
1, 8, 15, 22 (kuur 3 alleen dag 2) |
|
Dexamethason (it) |
4 mg |
1, 8, 15, 22 (kuur 3 alleen dag 2) |
|
Imatinib (po) |
400 mg/dag, ophogen tot 600 mg/dag na 2 weken |
1-28 |
|
Herhaal 2 keer deze zelfde kuur als perifere bloed hersteld met neutrofielen > 0,75 x109/L en trombocyten > 75 x 109/L |
||
|
6-mercaptopurine * (po) |
25 mg/m2 – 75 mg/m2 (streef neutrofielen 0,75 – 1,5 en trombocyten 75 – 150) * |
1-28 |
|
Imatinib (po) |
400 of 600 mg |
1-28 |
|
Prednisolon (po) |
60 mg/m2 |
5 dagen/3 maanden |
|
Methotrexaat (it) |
12,5 mg |
1x /3 maanden |
|
Dexamethason (it) |
4 mg |
1x /3 maanden |
|
Vincristine (iv) |
1,4 mg/m2 (max 2 mg) |
1x /3 maanden |
| * 6-MP starten met 25 mg/m2 en dan ophogen op geleide tolerantie iedere 4 weken tot maximaal 75 mg/m2 | ||
T-LBL
- Behandeling als bij T-ALL (bij T-LBL geen Rituximab)
B-LBL
- Stadium I/II: Rituximab + intensified CHOP 3x , intensificatie I (cyclofosfamide en doxorubicine en prednisolon), intensificatie II (mitoxantrone, etoposide, prednisolon) en BEAM en autologe transplantatie. Zoals ook een Burkitt lymfoom stadium I-II behandeld wordt.
- Stadium III/IV: volgens precursor B-ALL behandeling
Centraal zenuwstelsel lokalisatie behandeling
2x per week intrathecale (i.t.) behandeling met MTX 15 mg (> 60 jaar 12,5 mg)/dexamethason 4 mg i.t. tot liquor 2x schoon is, waarna 1x per week L.P. gedurende 2 weken, dan 2 L.P.’s om de 2 weken en dan 1x per maand tot een maximum aantal injecties van 10, zo mogelijk gevolgd door radiotherapie, bij voorkeur als onderdeel van conditionering van allogene SCT. Indien geen respons optreedt op MTX/dexamethason, dan is het advies te switchen naar cytarabine 70 mg met dexamethason 4 mg i.t. volgens hetzelfde schema.
Indicaties allogene stamceltransplantatie
- Patiënten met een intermediair risico ALL (zie tabel risicogroepen) komen in aanmerking voor een allogene stamceltransplantatie met stamcellen van een HLA-identieke broer of zus of een 10/10 matched unrelated donor (MUD). Voor patiënten ≤ 40 jaar wordt een myeloablatieve conditionering gebruikt en voor patiënten > 40 jaar een reduced intensity conditionering.
- Hoog risico patiënten (zie tabel risicogroepen) classificeren bovendien voor een alternatieve stamceldonor (MUD of cordblood donor) als er geen geschikte HLA-identieke broer of zus is.
Behandeling bij recidief of refractaire ALL
Refractaire precursor B-ALL
Refractair is gedefinieerd als geen CR op remissie-inductie/consolidatiebehandeling.
Behandeling:
- re-inductie met chemotherapie (Ara-C of MTX) indien recent geen expositie aan deze middelen, gevolgd, na herstel van slijmvliezen en gastro-intestinale toxiciteit (herstel perifere bloedwaarden is niet vereist) door 2 kuren blinatumomab, als brug naar allogene stamceltransplantatie.
- Indien refractair op re-inductie met geïntensifeerde chemotherapie (1. ARA-C; 2. MTX), gaat de voorkeur uit naar blinatumomab. Eventueel voorafgegaan door corticosteroiden gedurende maximaal een week bij > 50% blasten bij diagnose.
- Een eventueel alternatief is off-label gebruik van clofarabine in combinatie met cyclofosfamide. Bijvoorbeeld het schema zoals beschreven in Zeidan et.al.: Cyclofosfamide dag 0-1 300 mg/m2, clofarabine dag 1-4 10 mg/m2 en cyclofosfamide 600 mg/m2 op dag 2-4.
- Indien refractair op blinatumomab of CD19 negatief en wel CD22 positief, is inotuzumab ozogamicine (IO) een optie. Op dag 1 wordt 0,8 mg IO gegeven totdat CR is bereikt vanaf dan wordt op dag 1 van de cyclus 0,5 mg geven. Op dag 8 en 15 van iedere cyclus geeft men 0,5 mg onafhankelijk van de remissiestatus. De eerste cyclus duurt 3 weken en de daarop volgende 4 weken. Er worden maximaal 6 cycli gegeven.
Na het bereiken van CR (op beenmergniveau), consolideren met allogene SCT met sib/MUD(9/10 of 10/10)/cord of haplo-donor. Indien geen donor beschikbaar is, dan starten met reguliere onderhoud (MTX/prednison/vincristine/6-mercaptopurine (MP)).
| cytarabine | 1.500 mg/m2 (of 3.000 mg/m2) à 12 uur | dag 1, 3, 5, 7 |
| daunorubicine * | 90 mg/m2 | dag 1 t/m 3 |
| N.B. * indien cumulatieve dosis anthracyclines nog niet bereikt is | ||
| MTX | ≤ 40 jaar | 5.000 mg/m2 NB | dag 1 en 15 |
| MTX | > 40 jaar | 3.000 mg/m2 NB | dag 1 en 15 |
| NB zie Foliumzuur rescue |
| Blinatumomab cyclus 1 | 9 μg | dag 1-7 |
| 28 μg continue infusie | dag 8-28 | |
| rust | week 5 en 6 | |
| Blinatumomab cyclus 2 , indien CR bereikt na cyclus 1 | 28 μg continue infusie | dag 1-28 |
| Blinatumomab cyclus 2 , indien géén CR bereikt na cyclus 1: herhaal schema cyclus 1 |
| cyclofosfamide | 300 mg/m2 | dag 0-1 |
| clofarabine | 10 mg/m2 | dag 1-4 |
| cyclofosfamide | 600 mg/m2 | dag 2-4 |
| * schema zoals beschreven door Zeidan et al. | ||
| Inotuzumab ozogamicine | 0,8 mg / 0,5 mg∗ | dag 1 |
| 0,5 mg | dag 8 | |
| 0,5 mg | dag 15 | |
| ∗ op dag 1 wordt 0,8 mg gegeven totdat CR is bereikt; vanaf dan wordt op dag 1 ook 0,5 mg gegeven Eerste cyclus duurt 3 weken, de daarop volgende cycli 4 weken (maximaal 6 cycli) |
||
Recidief B-ALL na eerdere hematologische complete remissie
Indien recidief < 12 maanden na einde behandeling.
- Re-inductie met hoge dosis ARA-C (evt. HD-MTX), indien nog niet eerder gekregen en indien minimaal een partiële response is bereikt, dan gevolgd, na herstel van slijmvliezen en gastro-intestinale toxiciteit (herstel perifere bloedwaarden is niet vereist) door 1 of 2 kuren blinatumomab (schema zie boven).
- Indien refractair op re-inductie met geïntensifeerde chemotherapie, blinatumomab. Eventueel voorafgegaan door corticosteroiden bij een hoog blasten percentage. Een eventueel alternatief is off-label gebruik van clofarabine in combinatie met cyclofosfamide. (schema zie boven)
- Indien refractair op blinatumomab of CD19 negatief en wel CD22 positief, is inotuzumab ozogamicine (IO) een optie. (Schema: zie boven).
Na het bereiken van CR streven naar consolidatie d.m.v. allogene SCT met sib/MUD (9/10 of 10/10)/cord/of haplo-donor en indien geen donor beschikbaar is, dan starten met reguliere onderhoud (MTX/prednison/vincristine/6-mercaptopurine (MP)).
Een solitair extramedullair recidief zonder BM lokalisatie wordt identiek behandeld, zonder consolidatie met blinatumomab.
Indien recidief > 12 maanden na einde behandeling (volgens HOVON 100 schema).
- Re-inductie met reguliere, intensieve combinatie-chemotherapie, gevolgd, indien minimaal partiële response en na herstel van slijmvliezen en gastro-intestinale toxiciteit (herstel perifere bloedwaarden is niet vereist), door 1 of 2 kuren blinatumomab.
- Indien refractair op re inductie chemotherapie, blinatumomab. Eventueel voorafgegaan door corticosteroiden bij een hoog blasten percentage (> 50%). Een eventueel alternatief is off-label gebruik van clofarabine in combinatie met cyclofosfamide..
- Indien refractair op blinatumomab of CD19 negatief en wel CD22 positief, is inotuzumab ozogamicine (IO) een optie. (Schema: zie boven).
Na het bereiken van CR, consolideren met een allogene SCT met sib/MUD (9/10 of 10/10)/cord/of haplo-donor. Indien geen donor beschikbaar is, dan starten met reguliere onderhoud (MTX/prednison/vincristine/6-mercaptopurine (MP)).
Refractaire precursor T-ALL
Refractair, gedefinieerd zoals bij B-ALL.
- Re-inductie met Nelarabine monotherapie, 2 of meer kuren.
Een alternatief voor nelarabine is hoge dosis methotrexaat indien dit nog niet is gegeven (5000 mg/m2 of 3000 mg/m2 afhankelijk leeftijd ≤ 40 of > 40 jaar resp.). - Indien refractair op re-inductie chemotherapie, overweeg hoge dosis methotrexaat indien nog niet gegeven.
Na bereiken CR door met allogene SCT met sib/MUD/cord/of haplo-donor. Indien geen donor beschikbaar is, dan starten reguliere onderhoud (MTX/prednison/vincristine/6-mercaptopurine (MP)).
| Nelarabine | 1500 mg/m2 | dag 1, 3, 5 |
| Kuur herhalen na 21 dagen Indien na 2 kuren geen response, dan als refractair op Nelarabine beschouwen |
||
Recidief T-ALL na eerdere hematologische complete remissie.
Indien < 12 maanden na behandeling
- Advies: re-inductie Nelarabine, alternatief hoge dosis methotrexaat indien nog niet gegeven.
- Indien refractair op re-inductie chemotherapie, overweeg hoge dosis methotrexaat indien nog niet gegeven .
Na bereiken CR door met allogene SCT met sib/MUD/cord/of haplo-donor. Indien geen donor beschikbaar is, dan starten reguliere onderhoud (MTX/prednison/vincristine/6-mercaptopurine).
Indien > 12 maanden na behandeling
- Advies: re-inductie met reguliere, intensieve combinatie chemotherapie
- Indien refractair op re-inductie chemotherapie: Nelarabine
Na bereiken CR door met allogene SCT met sib/MUD/cord/of haplo-donor. Indien geen donor beschikbaar is, dan starten reguliere onderhoud (MTX/prednison/vincristine/6-mercaptopurine)..
Centraal zenuwstelsel profylaxe bij recidief ALL
Tijdens re-inductie tot aan allogene SCT streven naar minimaal 6x intrathecale profylaxe met MTX en dexamethason tot een maximum van 10 toedieningen.
Supportive care gedurende chemotherapeutische behandeling
- Rasburicase 3 mg een half uur voor start steroiden in prefase en herhalen bij start chemotherapie of blinatumomab (in H146). Tweemaal daags tumor lysis lab bepalen en op geleide van urinezuur en kreatinine rasburicase 3 mg herhalen.
- Bisfosfonaten (bijv. alendroninezuur 10 mg/dag) en calcium/vitamine D3 (bijv. calcichew) gedurende de gehele behandeling geven ter voorkoming van steroid geïnduceerde osteoporose.
- Als er avasculaire botnecrose ontstaat en de patiënt is in CR, overweeg steroiden te staken in het verdere behandelplan.
- Profylaxe voor HSV en VZV reactivatie gedurende de gehele behandeling: valaciclovir 2dd 500mg.
- Alle patiënten dienen PJP profylaxe te krijgen bij start prefase tot het einde van de gehele behandeling: bijv. co-trimoxazol 1dd 480 mg. Staak CTX tijdens hoge dosis MTX. Indien patiënt allergisch is voor CTX kan pentamidine vernevelingen (300 mg/4wk in speciale vernevelkamer), atovaquone drank (1dd 1500 mg=10 ml bij vetrijke maaltijd), of dapson (1dd 100 mg, cave G6PD deficiëntie) worden gegeven.
- Schimmel profylaxe tijdens hoge dosis steroiden en tijdens neutropenie. Fluconazol is een optie (gericht tegen Candida albicans), maar eerdere ervaringen (HOVON 71) laten een toename van aspergillus infecties zien tijdens prefase, RI 1 en consolidatie 1 met name bij patiënten boven 40 jaar oud. Voriconazol of posaconazol wordt om die reden geadviseerd tijdens prefase, RI 1 en consolidatiekuur 1 in patiënten > 40 jaar.
- Profylaxe voor gram-positieve and gram-negatieve bacteriën tijdens neutropenie en mucositis: i.v. penicilline (6x 106 Units/dag) of amoxicilline per os en ciprofloxacine (2dd 500 mg).
- G-CSF 5μg/kg 1dd (afronden naar boven: 300 of 480 μg) voor alle patiënten tijdens de eerste RI kuur als neutrofielen < 0.5 x 109/L tot herstel bloedbeeld. Bij de overige kuren is G-CSF toediening afhankelijk van eerdere infectieuze complicaties.
- Als HBV (HBsAg en/of anti-HBc-Ab of HCV serologie (antilichamen tegen hepatitis C of HCV-DNA) positief, start entecavir tot 1 jaar na einde behandeling of allogene SCT. Monitoring met bepalen van HBV -DNA of HCV-DNA na iedere kuur (ook na iedere blinatumomab kuur in H146). Als HBV-DNA of HCV-DNA positief wordt, MDL arts in consult en maandelijks load bepalen.
- Voor patiënten met alleen Hepatitis B surface antigen positiviteit, na HBV vaccinatie. is profylaxe niet nodig
- TPV bij > 10% gewichtsverlies starten
- Tijdens RI kuur 1, LMWH, bij voorkeur nadroparin (Fraxiparin®) 5700 IE anti-Xa / 24 uur (= 0.6 mL), onafhankelijk van het gewicht van de patiënt. Geen FFP of AT3 bij asparaginase behandeling geïndiceerd. De LMWH wordt gecontinueerd tot 2 weken na de laatste gift PEG-asparaginase in RI kuur 1. LMWH staken 24 uur voor en na diagnostische of therapeutische LP’s. Patiënten met een nierinsufficiëntie (GFR < 30 ml/min) krijgen 3800 anti-Xa / 24 uur (= 0.4 mL). Patiënten met heparine allergie of een voorgeschiedenis met een HIT krijgen danaparoid 1500 AXa-E / 24 uur (= 1.2 mL) of fondaparinux 2.5 mg / 24 hours (= 0.5 mL).
- Transfusies bij Tr < 20×109/L tijdens hoog-riscio LMWH in de eerste RI kuur.
Aanpassingen doseringen methotrexaat en 6-mercaptopurine of 6-thioguanine tijdens de onderhoudsfase
Target neutrofielen zijn gedurende de gehele periode: 0.8-1.2 x 109/L.
Dosis MTX en 6-MP worden als volgt aangepast:
Indien er sprake is van beperkende gastro-intestinale bijwerkingen, zoals buikpijn of defecatieproblemen, dan wel leverenzymstoornissen is het mogelijk voorafgaand aan de inname van 6-mercaptopurine (MP) 100 mg allopurinol te geven en de dosis van MP te reduceren met een derde van de oorspronkelijke dosis. Vervolgens titreert men de dosis MP en evt ook allopurinol, op geleide van de neutrofielen met een streefwaarde tussen 0.8-1.2 x 109/L.
| ALAT < 5 x ULN | ALAT 5-10 x ULN | ALAT > 10 x ULN | |
| ANC < 0.5 x109/L | Stop 6-MP and MTX until resolved and restart with 33% dose reduction of both 6-MP and MTX | Stop 6-MP and MTX until resolved and restart with 33% dose reduction of both 6-MP and MTX | Stop 6-MP and MTX until resolved and restart with 33% dose reduction of both 6-MP and MTX |
| ANC 0.5 – 0.8 x109/L | Decrease 6-MP and MTX with 33% until resolved | Decrease 6-MP with 33% and stop MTX until resolved | Stop until resolved |
| ANC 0.8 – 1.2 x109/L | No modification | Decrease 6-MP with 33% and stop MTX until resolved | Stop until resolved |
| ANC > 1.2 x109/L | No modification | Decrease 6-MP with 33% and stop MTX until resolved | Stop until resolved |
| ANC > 2.0 x 109/L | Increase of 6-MP and MTX by 33% | Decrease 6-MP with 33% and stop MTX until resolved | Stop until resolved |