Bloeding onder LMWH/ ongefractioneerde heparine
Bij bloedingen of spoedingrepen bij heparine gebruik moet de heparine verminderd, gestopt of gecoupeerd worden.
- Gebruik voor het couperen van ongefractioneerde heparine bij een klinisch relevante bloeding of spoedingreep protamine.
- Overweeg protamine voor het couperen van LMWH bij een klinisch relevante of levensbedreigende bloeding of bij spoedingrepen. Houd er rekening mee dat het effect onvolledig is.
- Protamine is niet effectief bij fondaparinux. Overweeg rFVIIa 90ug/kg (NovoSeven) voor levensbedreigende bloedingen onder fondaparinux.
Protamine
Protamine remt de werking van heparine. De werking van LMWH kan slechts ten dele worden geremd. De dosering staat in tabel 1. De toedieningssnelheid is 5 mg/min intraveneus. Protamine dient voorzichtig te worden toegepast. Bij overdosering kan een verlenging van de APTT optreden en kan de bloedingsneiging worden versterkt.
Als bijwerking van protamine kan een allergische reactie optreden (anafylaxie, anafylactoïde reactie en constrictie pulmonaal vaatbed).
Voor dosering zie tabel 1.
|
Ongefractioneerde heparine |
Nadroparine |
Danaparoïd (Orgaran®) |
|
|
Toediening |
i.v. of s.c. |
s.c. |
i.v. of s.c. |
|
T ½ |
0.5 – 3 uur |
3 – 4 uur |
25 uur |
|
Couperen |
Protamine: 1 ml = 10 mg (1400E) remt 1400 E heparine die in de laatste 2 uur i.v. zijn toegediend. |
Niet of deels te antagoneren met protamine, maximale remming 25 – 50%. |
geen mogelijkheid |
Heparine-geïnduceerde trombocytopenie (en trombose) HIT syndroom
Trombocytopenie, geïnduceerd door heparine toediening, leidt tot activatie en aggregatie van trombocyten. Dit wordt veroorzaakt door de vorming van immuuncomplexen van heparine-afhankelijke antistoffen en plaatjes factor 4. Dit kan leiden tot levensbedreigende veneuze en arteriële trombose, omdat naast trombocytenaggregatie ook trombinegeneratie optreedt. HIT treedt meestal op bij gebruik van ongefractioneerde heparine, maar kan ook optreden bij het gebruik van laagmoleculair gewicht heparine (LMWH).
Onderstaand beleid is gebaseerd op de ASH clinical Practice Guide Lines (The American Society of Hematology 2018) [1].
Definities HIT en HITT
- HIT: er is sprake van > 50% daling trombocyten tijdens heparine gebruik
- HITT: er is sprake van > 30% daling trombocyten plus trombotisch incident tijdens heparine gebruik
- Er zijn antistoffen tegen plaatjes factor 4/ heparine complex aantoonbaar middels labcontrole
- Andere oorzaken trombocytopenie zijn uitgesloten
Kenmerken
- Optredend ± 5-15 dagen na start heparine < 5 dagen mogelijk bij eerder heparine-gebruik, ook in lage dosering
- HIT(T) treedt op bij 0.5-2% van gebruikers van ongefractioneerde heparine (minder frequent bij LMWH)
- HITT (arterieel en veneus) treedt op bij 30-50% van HIT gevallen
- Kruisreacties met LMWH in 40-70% van de patiënten
Differentiaal diagnose
- Pseudotrombocytopenie (telling in EDTA, citraat en heparine)
- Andere medicamenten (penicillines, abciximab, kinidine etc.)
- Diffuse intravasale stolling
- Immuun trombocytopenie (ITP)
- Trombotische trombocytopenische purpura (TTP) (hemolyse, schistocyten, verlaagd ADAMTS13)
- Hypersplenisme (vena lienalis trombose)
- Postoperatieve (verbruiks-) trombocytemie
Diagnostisch algoritme
Bepaal de klinische waarschijnlijkheid op basis van de 4T’s.
| 2 | 1 | 0 | |
|---|---|---|---|
| Trombocytopenie | > 50% trombocytendaling tot nadir ≥ 20 |
30-50% trombocytendaling of nadir 10-19 |
< 30% trombocytendaling of nadir < 10 |
| Trombocytendaling na | dag 5-10 of ≤ dag 1 met recent heparine-gebruik (voorafgaande 30 dagen) | > dag 10 of tijdstip onbekend of < dag 1 met recent heparine-gebruik in de voorafgaande 31-100 dagen | < dag 4 (geen recent heparine-gebruik) |
| Trombose of andere symptomen | bewezen trombose, huidnecrose of acute systemische reactie op heparine | (verdenking) progressieve of recidiverende trombose; erythemateuze huidafwijkingen | geen |
| Trombocytendaling door andere oorzaak | niet duidelijk | mogelijk | zeker |
Totaal pre-test waarschijnlijkheidsscore

Indien geïndiceerd, bepaal HIT antistoffen (aanwezigheid van antilichamen tegen het plaatjesfactor 4-heparine complex worden aangetoond d.m.v. chemiluminescentie). Deze wordt alleen uitgevoerd na overleg met de dienstdoende hematoloog.
Deze test heeft een hoge negatief, maar een beperkte positief voorspellende waarde (antistoffen kunnen aanwezig zijn zonder een HIT). Daarom moet bij een positieve test tevens een bevestigende functionele test via Sanquin worden verricht, een zogeheten serotonin release assay. Deze kan in overleg met het hemostase laboratorium worden aangevraagd. Hiervoor is een aparte bloedafname nodig en hierover geeft het lab informatie. Laboratorium Diagnostiek Hematologie ErasmusMC
Keuzeondersteuning
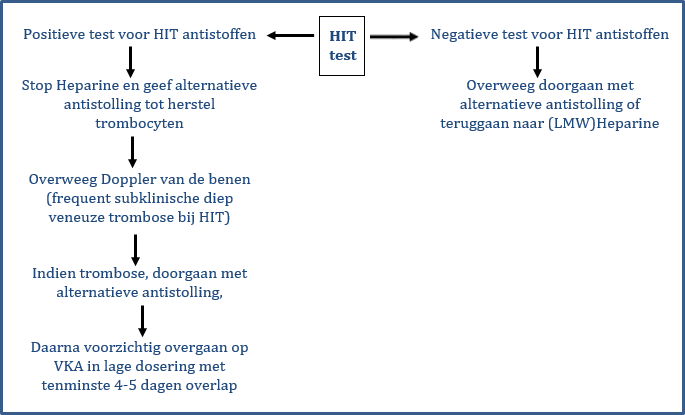
Beleid bij (vermoeden) HIT(T)
- Andere diagnoses uitsluiten
- Bij vermoeden HIT(T) direkt de heparine staken (ook geen lijnen flushen e.d.!)
- Het is van groot belang om een andere vorm van antistolling te geven omdat HIT een hoge kans op trombose geeft. Bij iedere andere vorm van antistolling is er een grote kans op bloedingen.
- Indien er slechts een laag of matig verhoogde verdenking is op HIT, kan eventueel worden overwogen om antistolling te geven in profylactische dosering, echter dit is mede afhankelijk van de reden van heparine toediening.
Behandeling
| Medicament | Route | Eliminatie (T½) | Dosis | Lab monitoring |
| Eerste keus behandeling: | ||||
| argatroban | IV | Hepatobiliair (40-50 min) |
|
dTT, de streefwaarde is 800 tot 3500 ng/ml, twee uur na de laatste toediening.
Alternatief: APTT ratio 1.5-3.0 |
| danaparoïde | IV | Renaal (24 u) | zie doseringstabel Danaparoide bij volwassenen met HIT(T) syndroom |
Patiënt gebruikt danaparoïde: |
| Tweede keus behandeling: | ||||
| fondaparinux | SC | Renaal (17-24 u) |
< 50 kg -> 5 mg 1x daags |
Geen |
| apixaban * | PO | Lever (8-15 u) | HITT: 10 mg 2x daags na ≥ 5 dagen behandeling met een non-heparine antocoagulans | Geen |
| dabigatran * | PO | Renaal (12-17 u) | HITT: 150 mg 2x daags na > 5 dagen behandeling met een non-heparine anticoagulans | Geen |
| rivaroxaban * | PO | Renaal (12-17 u) | HITT: 15 mg 2x daags gedurende 3 weken, nadien 20 mg 1x daags Geïsoleerde HIT: 15 mg 2x daags tot normaliseren van trombocytengetal |
|
|
fondaparinux, apixaban, dabigatran en rivaroxaban zijn niet geregistreerd voor gebruik van HIT ∗ Geen bekende dosis bij HIT, dosering bij VTE. |
||||
| Klinische situatie: | Voorkeursantistolling: | Overwegingen: |
| IC-patiënt/grote kans invasieve procedure | argatroban | Korte halfwaardetijd |
| Verhoogd bloedingsrisico | argatroban | |
| Klinisch stabiele patiënt | fondaparinux, DOAC | Voor overwegingen tussen de verschillende middelen: zie behandeling VTE |
| HITT/ Levens/ledemaat- bedreigende trombose |
argatroban
danaparoïde fondaparinux |
Geen ervaring DOACs in deze setting |
| Cardiovasculaire chirurgie | argatroban | argatroban |
| PCI | argatroban | argatroban |
| Dialyse | argatroban
danaparoïde |
argatroban |
|
Vitamine K-antagonisten zijn gecontra-indiceerd in de acute fase van HIT. Duur van de behandeling: Nieuwe indicatie voor gebruik van heparine bij HIT in de voorgeschiedenis: |
||
| A. Preventie van VTE bij acute HIT zonder trombo-embolische complicaties | Gewicht < 55 kg | Gewicht 55-90 kg | Gewicht > 90 kg |
| Subcutaan toedienen gedurende 7-10 dagen ∗ | 2-3 dd 750 aXa EH | 2-3 dd 750 aXa EH | 2-3 dd 1250 aXa EH |
| B. Preventie van DVT bij HIT>3 maanden in de voorgeschiedenis | Gewicht < 55 kg | Gewicht 55-90 kg | Gewicht > 90 kg |
| Subcutaan toedienen gedurende 7-10 dagen ∗ ∗ | 2 dd 750 aXa EH | 2 dd 750 aXa EH | 2 dd 750 aXa EH |
| C. Behandeling van een <5 dagen bestaande DVT/longembolie bij een patiënt met een HIT | Gewicht < 55 kg | Gewicht 55-90 kg | Gewicht > 90 kg |
| a. iv bolusinjectie b. infuus gedurende eerste 4 uur c. infuus gedurende 4-8 uur d. infuusbeleid 5-7 dagen e. Start tijdig met oraal anticoagulans of ga over op 2-3 dd 750 aXa Orgaran® s.c. ∗ ∗ ∗ |
1250 aXa EH 400 aXa EH/uur 300 aXa EH/uur 150-200 aXa EH/uur |
2500 aXa EH 400 aXa EH/uur 300 aXa EH/uur 150-200 aXa EH/uur |
3750 aXa EH 400 aXa EH/uur 300 aXa EH/uur 150-200 aXa EH/uur |
| D. Behandeling van een ≥ 5 dagen oude DVT/longembolie bij patiënt met een HIT | Gewicht < 55 kg | Gewicht 55-90 kg | Gewicht > 90 kg |
| a. iv bolusinjectie b. Subutane onderhoudsdosis ∗ ∗ ∗ ∗ |
1250 aXa EH 2-3 dd 750 aXa EH |
1250 aXa EH 2-3 dd 750 aXa EH |
1250 aXa EH 3 dd 750 EH of 2-3 dd 1250 aXa EH |
| E. Behandeling van DVT/longembolie bij een patiënt met een HIT langer geleden dan 3 maanden voor opname | Gewicht < 55 kg | Gewicht 55-90 kg | Gewicht > 90 kg |
| a. iv-bolusinjectie b. Subcutane onderhoudsdosering |
2000 aXa EH 2 dd 1800 aXa EH |
2000 aXa EH 2 dd 2000 aXa EH |
2000 aXa EH 2 dd 2200 aXa EH |
| * De keuze voor tweemaal of driemaal daags is afhankelijk van tromboserisico versus bloedingsrisico ** Zowel voor A als B geldt dat de plasma aXa spiegels niet boven 0,4 eenheden/ml mogen zijn *** Plasma aXa-spiegels tijdens de aanpassingsfase mogen niet hoger zijn dan 1,0 eenheid/ml. De spiegels tijdens onderhoudsinfuus dienen tussen 0,5 en 0,8 eenheden/ml te zijn. **** Beoogde plasma aXa spiegels 5-10 minuten na de iv-bolus 0,5-0,7 EH/ml De spiegels mogen tijdens de subcutane onderhoudsdosering niet boven de 0,5 EH/ml komen Farmacotherapeutisch Kompas Danaparoide |
|||
| Eenheden aXA | Dosering in ml | Ampullen Orgaran® |
| 300 aXa | 0,24 | 0,4 |
| 400 aXa | 0,32 | 0,53 |
| 750 aXa | 0,6 | 1 |
| 1250 aXa | 1,0 | 1,66 |
| 1800 aXa | 1,44 | 2,4 |
| 2000 axA | 1,6 | 2,66 |
| 2200 aXa | 1,76 | 2,93 |
| 2500 aXa | 2,0 | 3,33 |
| 3750 aXa | 3,0 | 5 |
Bronvermelding
1. Cuker, A., et al., American Society of Hematology 2018 guidelines for management of venous thromboembolism: heparin-induced thrombocytopenia. Blood Adv, 2018. 2(22): p. 3360-3392.
Bloeding onder DOAC
Bij iedere patiënt die een ernstige of levensbedreigende bloeding (intracraniële of gastro-intestinale bloedingen) doormaakt tijdens het gebruik van antistollingstherapie, dient het risico op een infarct of trombose te worden afgewogen tegen een nieuwe bloeding wanneer antistollingstherapie wordt hervat. Maak de individuele afweging wanneer de antistollingstherapie moet worden hervat.
Overweeg hierbij de antistolling niet te snel te hervatten:
- Twee weken na een gastro-intestinale bloeding
- Een tot tien weken na een intracraniële bloeding / hersenletsel (in overleg met behandelend neuroloog)
Dabigatran
Er bestaat een specifiek antidotum voor Dabigatran, namelijk; Idarucizumab verkrijgbaar via de apotheek. Deze is te gebruiken in het geval van een ernstige of levensbedreigende bloeding of voor een spoedingreep die niet uitgesteld kan worden.
Diagnostiek bij bloedingen of spoedingrepen via Hemostase Laboratorium Hematologie
Laboratoriumdiagnostiek – Portaalpagina – Erasmus MC
Zie ook Stroomschema diagnostiek DOAC voor interpretatie en advies t.a.v. beleid: bij alle bloedingen of spoedingrepen bepaal cito een dabigatran spiegel (=diluted trombinetijd (dTT)), en APTT, PT, Hb, trombocyten, nier –en leverfuncties (Erasmus MC: Order Labaanvraag: Tabblad Hemostase => dabigatran).
Beleid bij een milde bloeding onder dabigatran:
- Lokale hemostase bereiken door mechanische compressie
- Vervolgdosis Dabigatran uitstellen
- Bij slijmvliesbloedingen tranexaminezuur overwegen, 3-4 dd 1000 milligram po of iv. Bij nierfunctiestoornissen de dosis aanpassen.
- Let op co-medicatie, staak (eventueel) trombocytenaggregatieremmers
Beleid bij een ernstige bloeding onder dabigatran
-
Zoals hierboven en daarnaast als aanvullende interventie:
- Bepaal cito een dabigatran spiegel (dTT; (Erasmus MC: Order Labaanvraag: Tabblad Hemostase => dabigatran)), APTT, Hb, trombocyten, nierfunctie
- Overweeg Idarucizumab 2x 2,5 gram iv
- Overweeg chirurgische hemostase
- Hemodynamische ondersteuning, overweeg erytrocyten transfusie
- Bij een trombopenie (trombocyten < 50×10^9/L) of trombopathie (medicatie), geef een trombocyten transfusie
- Indien Idarucizumab niet beschikbaar is: geef protrombinecomplex concentraat (PCC) (4-factoren concentraat, Cofact®) 25 IU factor IX/kg lichaamsgewicht i.v., eventueel herhalen; 10 ml protrombinecomplex concentraat (PCC) bevat 250 IU FIX.
- Geef actieve kool indien bloeding < 2 uur na inname; 1 gram/kg lichaamsgewicht oraal of intraveneus
Beleid bij een levensbedreigende bloeding onder dabigatran
- Zoals hierboven en daarnaast als spoedinterventie
- Bepaal cito een dabigatran spiegel (dTT; (Erasmus MC: Order Labaanvraag: Tabblad Hemostase => dabigatran)), APTT, Hb, trombocyten, nierfunctie
- Geef Idarucizumab 2 x 2,5 gram iv
- Indien Idarucizumab niet voorradig of mogelijk is: geef protrombinecomplexconcentraat (PCC) (4-factoren concentraat, Cofact®) 50 IU factor IX/kg lichaamsgewicht i.v., eventueel herhalen; 10 ml protrombinecomplex concentraat (PCC) bevat 250 IU FIX.
- Pas hemodialyse toe (vooral bij nierfalen bij een verminderde nierfunctie).
Beleid bij operaties bij dabigatran gebruik
- Stel spoedingrepen bij patiënten die Dabigatran gebruiken tenminste één halfwaardetijd uit, indien mogelijk.
- Bepaal cito een dabigatran spiegel (dTT; (Erasmus MC: Order Labaanvraag: Tabblad Hemostase => dabigatran)), APTT, Hb, trombocyten, nierfunctie
- Er zijn geen klinische gegevens over neuraxisblokkade en het gebruik dabigatran beschikbaar. Pas geen neuraxisblokkade toe binnen 48 uur na inname dabigatran; Zie ook Neuraxisblokkade & Antistolling (alleen intern toegankelijk)
- Zie ook stroomschema peri-operatief beleid DOAC
Beleid bij acute operaties en interventies (binnen 2 uur) onder dabigatran
- Zoals hierboven en daarnaast als spoedinterventie:
- Geef Idarucizumab 2 x 2,5 gram iv
- Optimaliseer hemostase
- Indien trombopenie of trombopathie geef trombocytentransfusie
Semi-acute operaties en interventies (binnen 2-12 uur) onder dabigatran
- Zoals hierboven en daarnaast als aanvullende interventie:
- Stel indien mogelijk de operatie uit gedurende minimaal halfwaardetijd. Zie stroomschema peri-operatief beleid DOAC of tot dabigatran spiegel (dTT) < 15 ng/mL en APTT normaal is
- Indien dabigatran spiegel (dTT) of APTT persisterend verhoogd / verlengd en operatie kan niet meer uitgesteld worden: overweeg Idarucizumab 2 x 2,5 gram iv
Electieve operaties onder dabigatran
- Het te volgen beleid is afhankelijk van het peri-procedureel bloedingsrisico, tromboserisico en nierfunctie. Zie stroomschema peri-operatief beleid DOAC
Hervatten Dabigatran:
Factor Xa-remmer (Apixaban, Edoxaban, of Rivaroxaban)
- Stel spoedingrepen bij patiënten die een factor Xa (FXa)-remmer gebruiken, tenminste één halfwaardetijd van het desbetreffende middel uit, indien mogelijk.
- Er zijn geen gegevens beschikbaar over neuraxisblokkade en gebruik factor Xa-remmers; pas geen neuraxisblokkade binnen 48 uur na inname; Zie ook Neuraxisblokkade & Antistolling (alleen intern toegankelijk)
- De eerste keuze bij bloedingen of spoedingrepen is een bypassing agent protrombinecomplex concentraat (PCC) (Cofact®), zie hieronder.
Diagnostiek bij bloedingen of spoedingrepen
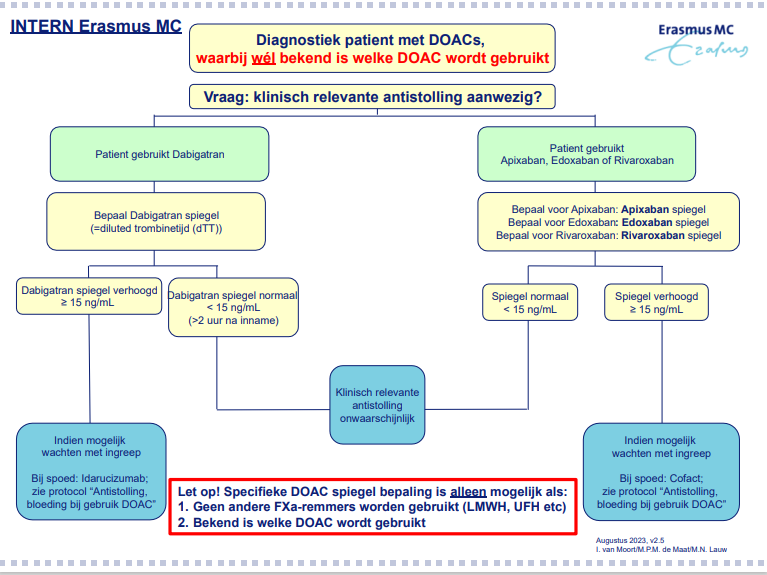
Zie ook stroomschema peri-operatief beleid DOAC voor interpretatie spiegel en advies t.a.v. beleid: bij alle bloedingen of spoedingrepen bepaal cito een specifieke DOAC spiegel (apixaban, edoxaban, rivaroxaban), APTT, PT, Hb, trombocyten, nier –en leverfuncties (Erasmus MC: Order Labaanvraag: Tabblad Hemostase => apixaban, edoxaban, rivaroxaban).
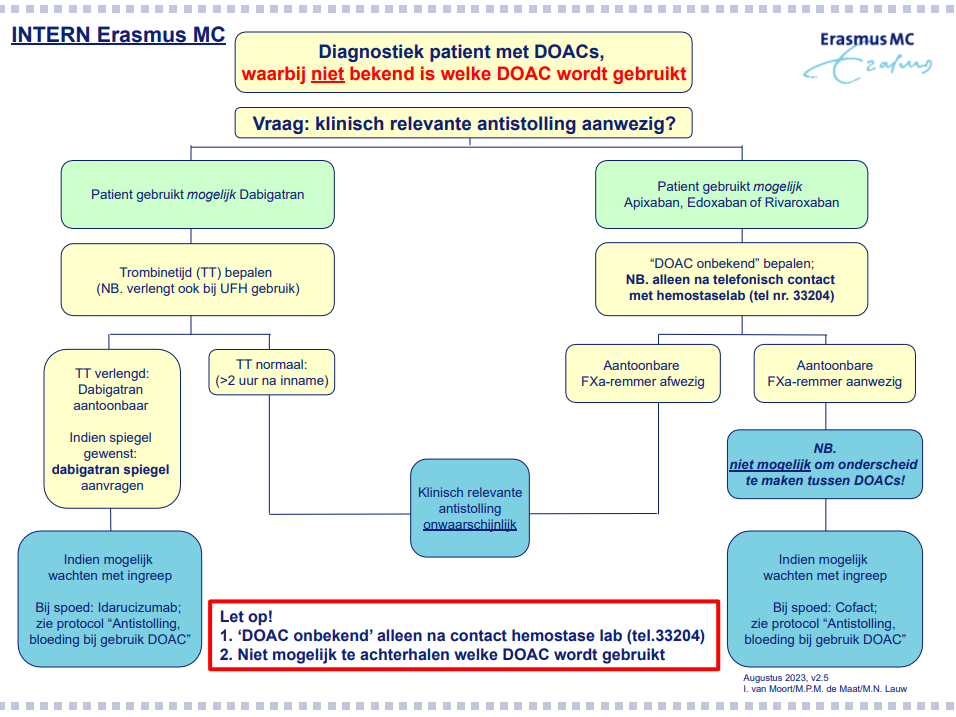
NB. Indien niet bekend is welke FXa-remmer wordt gebruikt, kan ‘DOAC onbekend’ bepaald worden om te beoordelen of er een klinisch relevante hoeveelheid antistolling in het bloed aanwezig is, alleen na telefonisch contact (33204) met hemostaselaboratorium (zie stroomschema). Het is niet mogelijk te achterhalen welke DOAC wordt gebruikt, er kan alleen aangetoond worden dat er een klinisch relevante hoeveelheid FXa-remmer aanwezig is.
Beleid bij een milde bloeding onder FXa-remmer
- Lokale hemostase bereiken door mechanische compressie
- Vervolgdosis FXa-remmer uitstellen.
- Bij slijmvliesbloedingen tranexaminezuur overwegen; 3-4 dd 1000 milligram po of iv. Bij nierfunctiestoornissen de dosis aanpassen.
- Let op co-medicatie, staak (eventueel) trombocytenaggregatieremmers
Beleid bij een ernstige bloeding onder FXa-remmer
- Zoals hierboven en daarnaast als aanvullende interventie
- Bepaal cito een specifieke DOAC spiegel (Erasmus MC: Order Labaanvraag: Tabblad Hemostase => apixaban, edoxaban, rivaroxaban), APTT, PT, Hb, trombocyten, nier –en leverfuncties.
- NB. Indien niet bekend is welke FXa-remmer wordt gebruikt, kan ‘DOAC onbekend’ bepaald worden, alleen na telefonisch contact (33204) met hemostaselaboratorium: Laboratoriumdiagnostiek – Portaalpagina – Erasmus MC.
- Overweeg chirurgische hemostase.
- Hemodynamische ondersteuning, overweeg erytrocyten transfusie.
- Bij een trombopenie (trombocyten < 50×10^9/L) of trombopathie (medicatie), geef trombocyten transfusie.
- Geef protrombinecomplex concentraat (PCC) (Cofact®) 25 IU factor IX/kg lichaamsgewicht i.v., eventueel herhalen; 10 ml protrombinecomplex concentraat (PCC) bevat 250 IU FIX.
- Overweeg actieve kool (bloeding < 2 uur na inname); 1 gram/kg lichaamsgewicht oraal of intraveneus.
Beleid bij een levensbedreigende bloeding onder FXa-remmer
- Zoals hierboven en daarnaast als spoedinterventie:
- Bepaal cito een specifieke DOAC spiegel (Erasmus MC: Order Labaanvraag: Tabblad Hemostase => apixaban, edoxaban, rivaroxaban), APTT, PT, Hb, trombocyten, nier –en leverfuncties.
- NB. Indien niet bekend is welke FXa-remmer wordt gebruikt, kan ‘DOAC onbekend’ bepaald worden, alleen na telefonisch contact (33204) met hemostaselaboratorium: Laboratoriumdiagnostiek – Portaalpagina – Erasmus MC.
- Geef protrombinecomplex concentraat (PCC) 50 IU factor IX/kg lichaamsgewicht i.v., eventueel herhalen; 10 ml protrombinecomplex concentraat (PCC) bevat 250 IU FIX.
- Indien de bloeding niet stopt, overleg met de Stollingstelefoon Hematologie (010-70)30285 of tijdens de dienst via de centrale met dienstdoend hematoloog stolling) of toediening andexanet alfa een optie is.
Beleid bij operaties bij Fxa-remmer gebruik
- Stel ingrepen bij patiënten die een FXa-remmer gebruiken tenminste één halfwaardetijd uit, indien mogelijk.
- Bepaal cito een specifieke DOAC spiegel (Erasmus MC: Order Labaanvraag: Tabblad Hemostase => apixaban, edoxaban, rivaroxaban), APTT, PT, Hb, trombocyten, nier –en leverfuncties.
- NB. Indien niet bekend is welke FXa-remmer wordt gebruikt, kan ‘DOAC onbekend’ bepaald worden, alleen na telefonisch contact (33204) met hemostaselaboratorium: Laboratoriumdiagnostiek – Portaalpagina – Erasmus MC.
- Zie ook stroomschema peri-operatief beleid DOAC
Beleid bij acute operaties en interventies (binnen 2 uur) onder FXa-remmer
- Zoals hierboven en daarnaast als spoedinterventie:
- Optimaliseer hemostase;
- Geef indien DOAC spiegel ≥15 ng/ml is protrombinecomplex concentraat (PCC, Cofact) 25 IU factor IX/kg lichaamsgewicht. Bij neurochirurgie, geef PCC 50 IU factor IX/kg lichaamsgewicht.
- Geef trombocytentransfusie indien trombopenie of trombopathie (medicatie)
- Indien tijdens operatie bloedingen persisteren, overleg met de Stollingstelefoon Hematologie (010-70)30285 of tijdens de dienst via de centrale met dienstdoend hematoloog stolling) of toediening andexanet alfa een optie is.
Semi-acute operaties en interventies (binnen 2-12 uur) onder FXa-remmer
- Zoals hierboven en daarnaast als aanvullende interventie:
- Optimaliseer hemostase;
- Stel de operatie uit, indien mogelijk, gedurende minimaal de halfwaardetijd of tot DOAC spiegel <15 ng/ml is;
- Indien uitstel niet mogelijk is, zie beleid bij acute operaties en interventies
Electieve operaties onder FXa-remmer
- Het te volgen beleid is hierbij afhankelijk van het peri-procedureel bloedingsrisico, tromboserisico en nierfunctie. Zie stroomschema peri-operatief beleid DOAC
Hervatten van antistolling:
Zie stroomschema peri-operatief beleid DOAC
Bloeding/spoedingreep bij gebruik Factor Xa-remmer; behandeling met Andexanet alfa
N.B. Indicaties Erasmus MC: uitsluitend na overleg met de Stollingstelefoon Hematologie 30285, of tijdens de dienst via de centrale met dienstdoend hematoloog stolling
Indicaties Andexanet alfa:
- Bij onvoldoende effect op hemostase of bij een spoedingreep na doorlopen van het initiële protocol inclusief toediening van PCC (Cofact) 50 IU/kg lichaamsgewicht iv.
- En indien FXa-remmer < 18 uur is ingenomen.
Contra-indicaties:
- Een doorgemaakt trombotisch event in de afgelopen 2 weken
- Alle intracraniële bloedingen
Naschrift Neurologie / Neurochirurgie: de effecten op de functionele uitkomst van het toevoegen van Andexanet alfa aan protrombinecomplex bij patiënten met een intracraniële bloeding is onvoldoende onderzocht. Ook PCC verlagen de DOAC spiegel. Er loopt nog een trial naar Andexanet bij hersenbloedingen, patiënten met grote bloedingen/ laag bewustzijn/ met een operatie-indicatie zijn uitgesloten voor deze trial. - Patiënten met een beperkte levensverwachting waarbij de zinvolheid om te behandelen ter discussie staat
Voorschrijven:
- Schrijf in HiX de bijbehorende VMO voor, vóór de aflevering (i.v.m. de hoge kosten van 30.000 Euro voor de hoge dosis van 9 ampullen en een juiste declaratie)
Dosering en toediening Andexanet alfa:
Lage dosis
- Bij gebruik apixaban of rivaroxaban (ongeacht dosering) > 8 uur voor bolus Andexanet alfa:
- bolus van 400 mg in 15 minuten, gevolgd door continue infusie van 480 mg over 2 uur
- Bij gebruik apixaban ≤ 5 mg per gift of rivaroxaban ≤ 10 mg per gift < 8 uur voor bolus Andexanet alfa:
- bolus van 400 mg in 15 mjnuten, gevolgd door continue infusie van 480 mg over 2 uur
Hoge dosis
Bij gebruik apixaban > 5 mg of onbekende dosering per gift of rivaroxaban >10 mg of onbekende dosering per gift < 8 uur voor bolus Andexanet alfa:
- bolus van 800 mg in 30 minuten, gevolgd door continue infusie van 960 mg over 2 uur
Bereiden Andexanet alfa:
De bereiding van Andexanet alfa vindt plaats door verpleegkundigen (i.v.m. de acute setting waarin dit middel gegeven moet worden).
Voor instructie t.a.v. de bereiding zie de monografie in het Handboek Parenteralia: andexanet alfa (Toegang alleen binnen Erasmus MC).
Voorraadbeheer/logistiek route
De apotheek draagt zorg voor:
- Bestelling en levering
De ziekenhuisapotheek draagt zorg voor:
- Aflevering: alleen als er een opdracht is van de hematoloog-stolling of supervisor
Hematoloog-stolling of supervisor geeft order door aan apotheker zodat logistiek geregeld wordt- Tijdens kantooruren apotheker bereikbaar op: 06-18197774
- Buiten kantooruren apotheker bereikbaar via telefoniste
- Opslag in koelkast
- Keuze om in eerste instantie voor 1 patiënt een hoge dosis te hebben in de ziekenhuisapotheek Erasmus MC 010-7033204/ 06-14 22 09 76 (24 uur bereikbaar)
Bloeding na trombolyse
Opname op ICU
- Staak direct het rt-PA infuus
- Staak direct het heparine infuus
- Neem stollingsfactoren af: APTT, PT, fibrinogeen, D-dimeer, antiplasmine na twee en 6 uur en Hb controle.
- Coupeer de trombolyse met omniplasma (10 ml/kg; ongeveer 4-5 units omniplasma: streef hierbij naar een APTT+PT<1,5 referentiewaarden, fibrinogeen> 1,5 g/l en trombocyten>60 x 109/L en een Hb >5 mmol/l.
- Indien grote volumina omniplasma ongewenst of indien fibrinogeen na omniplasma substitutie nog <0,8 g/l bedraagt: fibrinogeen (Fibryga®) toedienen. Start met 2 flacons van 1 gram, daarna verder op geleide van fibrinogeengehalte in plasma doseren.
- Geef Cyclokapron (Tranexaminezuur).
Contra-indicatie hierbij vormt hematurie. - Geef Protaminesulfaat i.v. ter neutralisatie van heparine (berekening geschiedt op basis van de hoeveelheid heparine die in de laatste 3 uur is toegediend; 10 mg (= 1 ml) neutraliseert 1400 E heparine)
- Controle frequentie laboratoriumonderzoek na 6 uur.
Bloeding onder vitamine K-antagonisten
Bij ieder patiënt die een ernstige of levensbedreigende bloeding [intracraniële of gastro-intestinale bloedingen] heeft doorgemaakt tijdens het gebruik van antistollingstherapie, dient het risico op een infarct of trombose te worden afgewogen tegen een nieuwe bloeding wanneer antistollingstherapie wordt hervat.
- Vitamine K-antagonisten zijn: Acenocoumarol en Fenprocoumaron.
- De twee beschikbare vitamine K-antagonisten verschillen onderling in snelheid en duur van werking. De werking van Acenocoumarol houdt enkele dagen aan, bij Fenprocoumaron is dit tot twee weken.
Beleid bij een milde bloeding onder vitamine K-antagonist
- Vitamine K-antagonist stoppen of verminderen
- Geef eventueel Vitamine K 1-5 mg per os
- Bij een slechte resorptie s.c. (nooit i.m. en liever ook niet i.v. i.v.m. cave anafylaxie).
Beleid bij een niet spoedeisende OK onder vitamine K-antagonist
- Toediening vitamine K-antagonist direct verminderen of staken
- Geef eventueel 1-2 mg Vitamine K per os.
Beleid bij een ernstige/levensbedreigende bloeding of spoedeisende operatie:
- Vitamine K-antagonist direkt stoppen
- Vitamine K 5-10 mg per os toedienen
- Bij een slechte resorptie s.c. nooit i.m. toedienen i.v.m. cave anafylaxia.
Bij iv toediening:10 mg in 100 ml fysiologisch zout, niet sneller dan 1 mg/minuut i.v.m. cave anafylaxia - Bereikbaarheid Hemostase Diagnostiek Laboratorium (33204/0614220976)
- Protrombinecomplex concentraat (Cofact®) op geleide van INR. De gewenste INR waarde is afhankelijk van de klinische situatie. In tabel 1 staat een aan het lichaamsgewicht aangepaste dosering van 4 factoren concentraat (Cofact®, Sanquin) in ml (IE).
- Er zijn flacons van 10 en van 20 ml.
- Cofact® wordt uitgegeven via de apotheek
Kleine (spoedeisende) ingrepen.
|
|||||||||
|
INR |
7.5 |
5.9 |
4.8 |
4.2 |
3.6 |
3.3 |
3.0 |
2.8 |
2.1 |
|
Gewicht (kg) |
Dosering Cofact® (ml (IE)) |
||||||||
|
50 |
40 ml |
40 ml |
40 ml |
30 ml |
30 ml |
30 ml |
20 ml |
20 ml |
0 ml |
|
60 |
50 ml |
50 ml |
40 ml |
40 ml |
30 ml |
30 ml |
30 ml |
20 ml |
0 ml |
|
70 |
60 ml |
50 ml |
50 ml |
50 ml |
40 ml |
40 ml |
30 ml |
30 ml |
0 ml |
|
80 |
60 ml |
60 ml |
60 ml |
50 ml |
50 ml |
40 ml |
40 ml |
30 ml |
0 ml |
|
90 |
60 ml |
60 ml |
60 ml |
60 ml |
50 ml |
50 ml |
40 ml |
30 ml |
0 ml |
|
100 |
60 ml |
60 ml |
60 ml |
60 ml |
60 ml |
50 ml |
40 ml |
40 ml |
0 ml |
Levensbedreigende situaties (bijv. intracraniële bloedingen, ernstig trauma) of ingrepen met groot bloedingsrisico.
|
|||||||||
|
INR |
7.5 |
5.9 |
4.8 |
4.2 |
3.6 |
3.3 |
3.0 |
2.8 |
2.1 |
|
Gewicht (kg) |
Dosering Cofact® (ml (IE)) |
||||||||
|
50 |
60 ml |
60 ml |
60 ml |
50 ml |
50 ml |
50 ml |
40 ml |
40 ml |
20 ml |
|
60 |
80 ml |
70 ml |
70 ml |
60 ml |
60 ml |
60 ml |
50 ml |
50 ml |
20 ml |
|
70 |
90 ml |
80 ml |
80 ml |
70 ml |
70 ml |
70 ml |
60 ml |
60 ml |
30 ml |
|
80 |
100 ml |
100 ml |
90 ml |
90 ml |
90 ml |
80 ml |
80 ml |
70 ml |
30 ml |
|
90 |
100 ml |
100 ml |
100 ml |
90 ml |
90 ml |
90 ml |
80 ml |
80 ml |
40 ml |
|
100 |
100 ml |
100 ml |
100 ml |
100 ml |
100 ml |
90 ml |
90 ml |
80 ml |
40 ml |
Toediening
- Het 4 factoren concentraat dient na oplossen direct intraveneus te worden toegediend met een snelheid van 2 ml per minuut.
Contra-indicaties, bijwerkingen en waarschuwingen bij het gebruik
Er zijn tot op heden geen contra-indicaties bekend.
Als bijwerkingen zijn de volgende allergische reacties en trombotische complicaties beschreven;
- Diffuse Intravasale Stolling [DIS]
- Trombo-embolieën
- Myocardinfarct
Voorzichtigheid dient daarom betracht te worden bij patiënten met coronaire hartziekten, leverziekten, postoperatieve patiënten en bij patiënten met een verhoogd risico op trombose of DIS.
Bloeding bij gebruik trombocytenaggregatie remmers (TAR)
Bloeding onder trombocytenaggregatieremmer (TAR)
Bij iedere patiënt die een ernstige of levensbedreigende bloeding (intracraniële of gastro-intestinale bloedingen) heeft doorgemaakt tijdens het gebruik van antistollingstherapie dient het risico op een infarct of trombose te worden afgewogen tegen een nieuwe bloeding. Maak individueel de afweging of en wanneer de antistollingstherapie moet worden hervat.
Tot de TAR’s behoort de volgende medicatie:
- Acetylsalicylzuur
- Carbasalaatcalcium
- Clopidogrel
- Dipyridamol
- Ticagrelor
- Prasugrel
- Tirofiban
- Eptifibatide
- Abciximab
De werking in de meeste van bovenstaande medicamenten is irreversibel.
Uitzonderingen vormen hierbij: Ticagrelor, Tirofiban en Eptifibatide
Beleid bij een milde bloeding onder TAR-gebruik:
- Lokale hemostase maatregelen
- Bij slijmvliesbloedingen Tranexaminezuur overwegen, 3-4 dd 1gram p.o. of i.v.
Bij nierfunctiestoornis dosis aanpassen
Contra-indicatie: hematurie
Beleid bij een ernstige bloeding onder TAR-gebruik:
- Overweeg een trombocytentransfusie, er is geen bewijs effectiviteit.
- Bij gebruik van GPIIb/IIIa remmer (Abciximab, Eptifibatide, Tirofiban) kan een trombocytopenie optreden, welke gecorrigeerd moet worden.
- Bij intracraniële bloedingen onder TAR was in de PATCH trial (Baharoglu et al. Lancet 2016) de uitkomst na trombocytentransfusie slechter dan zonder trombocytentransfusie. In deze situatie wordt een trombocytentransfusie daarom niet aanbevolen.
- Geef DDAVP 0,3 ug/kg i.v.
Uitzondering: Geef géén DDAVP bij ernstige en levensbedreigende gastro-intestinale, traumatische of intracerebrale bloeding onder TAR gebruik!
