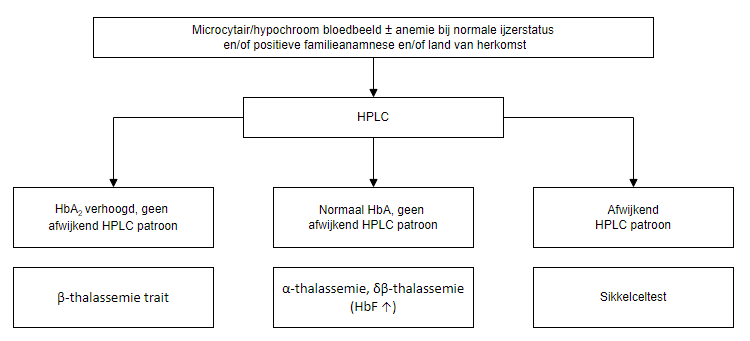
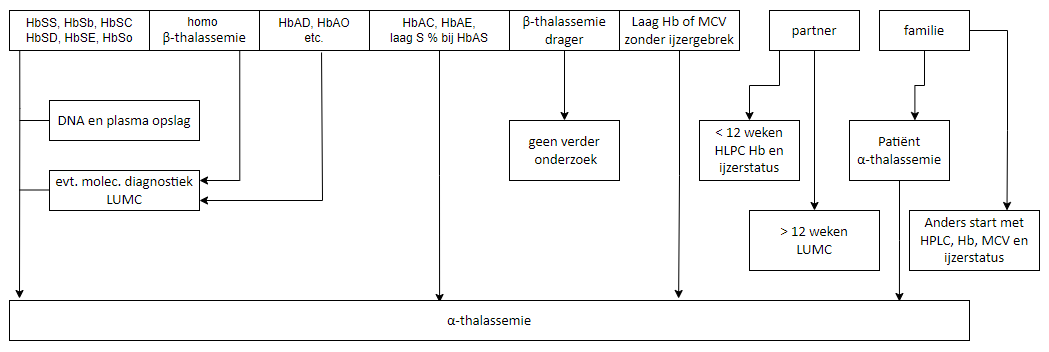
Diagnose
Sikkelcelziekte
De volgende genotypen leiden tot sikkelcelziekte: HbSS (homozygoot), dubbel heterozygoot voor HbSC, HbS/β° thalassemie, HbS/β+ thalassemie, HbSE, HbS/DPunjab en HbS/OArab. Deoxygenenatie van HbS leidt tot polymerisatie met als gevolg chronische hemolytische anemie en acute en chronische vaso-occlusieve complicaties, die leiden tot verminderde kwaliteit van leven en een verminderde levensverwachting.
Sikkelceldragerschap
Sikkelceldragerschap of -trait geeft geen klachten; soms zijn er episoden van hematurie als gevolg van papilnecrose en onder zeer extreme omstandigheden (grote hoogte of extreme inspanning) kan in zeldzame gevallen een crise optreden. Een standaard informatiebrief staat op KMS. Geen vervolgafspraken. De klinisch geneticus (of huisarts) geeft uitleg over de erfelijkheid en screent zo nodig de familie. Soms geven mensen toch klachten aan die sterk doen denken aan sikkelcelziekte. Dan is moleculaire diagnostiek bij het HBP laboratorium in het LUMC geïndiceerd. (https://www.lumc.nl/sub/4080/att/81126010226185.pdf). Er zou sprake kunnen zijn van sikkelcelziekte (bijvoorbeeld een dubbelmutatie op de β-keten waardoor deze op de HPLC in de HbA piek valt, of als een afwijkende Hb fractie niet te herkennen is bij eiwitanalyse).
HbS in combinatie met hereditaire persistence of HbF (HPFH)
Zeer mild beloop. Geen evaluatie of controle nodig. Genetische counselling via klinisch geneticus.
Thalassemie intermedia/major of HbH ziekte
Een thalassemie is het gevolg van een verminderde synthese van een normale globine keten (α, β, γ of δ), wat leidt tot een overmaat van de andere ketens en daardoor schade aan erytroïde precursors (ineffectieve erytropoiese) of aan rijpe erytrocyten (hemolyse). Het is het gevolg van een deletie of een mutatie. Er is een klinisch probleem als het effect heeft op de synthese van HbA (=2-α en 2 β-ketens), het belangrijkste hemoglobine bij volwassenen. Een groot probleem is de secundaire hemochromatose, die kan leiden tot skeletafwijkingen, endocriene stoornissen, cardiale en leverproblemen. Voor beleid t.a.v. ontijzering zie hoofdstuk ijzerstapeling. Als sprake is van thalassemie intermedia/major of HbH (α-/–) ziekte, dan worden de patiënten jaarlijks gescreend:
Onderzoek
Onderzoek bij eerste consult en vervolgconsulten
| Hb, MCV, leukocyten, thrombocyten, reticulocyten Hb typering (HPLC). alfa-thalassemie onderzoek, DNA-diagnostiek uitgebreide bloedgroep typering |
| Bilirubine (direct/totaal), LDH, kreatinine, ASAT, ALAT, AF en γGT, ferritine, transferrinesaturatie (TSAT) |
| Parvovirus B19 virusserologie Hepatitis B, C HIV |
| Genetische counseling (bij voorkeur verwijzing naar klinisch geneticus) |
| Vervolgonderzoek | eerste keer op leeftijd van | frequentie |
|---|---|---|
| Hb, MCV, leukocyten, thrombocyten, reticulocyten | 6 maanden | 2x/jaar |
| Bilirubine (direct/totaal), LDH, ferritine, transferrinesaturatie (TSAT) | 6 maanden | 1x/jaar |
| foliumzuur, vitamine B12 | 1 jaar | 1x/jaar |
| ALAT, ASAT, AF, γGT, glucose | 1 jaar | 1x/jaar |
| Kreatinine | 1 jaar | 2x/jaar |
| Parvo B19 serologie | 5 jaar | 1x/5 jaar (indien negatief en polytransfusee) |
| Bloeddruk | 5 jaar | 1x/jaar |
| O2 saturatie | 5 jaar | op indicatie (o.i.) |
| Transcraniële doppler (niet bij HbSC) of MRI hersenen | 4 jaar | 4-10 jaar 1x/6 mnd 11-18 jaar: 1x/jaar |
| ECG | Eenmalig op 15 jaar | Op indicatie |
| Echo cor (1) | 15 jaar | 1x/3 jaar, bij afwijkingen frequenter |
| Echo abdomen | Eenmalig op 15 jaar | o.i. |
| Oogheelkundig onderzoek (2) | 15 jaar | 1x/3-5 jaar, bij afwijkingen frequenter |
| Urineportie op microalbumine, microalbumine/kreat ratio | Vanaf 10 jaar | 1x/jaar |
| 1 Echocardiografie (dimensies ventriculi en atria, diastolische functie, PAP druk, LV en RV ejectiefractie, pieksnelheid tricuspidalisklep (TRV) in verband met pulmonale hypertensie). 2 Consult oogheelkunde voor fundoscopie. |
||
| Bloedbeeld | 4x/jaar |
| HbS% | minimaal 4x/jaar |
| Ferritine, TSAT | 4x/jaar |
| Bloedbeeld | 4x/jaar |
| Ferritine | 4x/jaar |
| Zink, Natrium, Kalium, Calcium, Fosfaat, glucose | 1x/jaar |
| Kreatinine | 4x/jaar |
| Urine; eiwit, glucose | 2x/jaar |
| ASAT, ALAT, AF, γGT, bilirubine | 4x/jaar |
| FT4, TSH, LH, FSH, IGF1, testosteron | 1x/ 2 jaar indien inadequate ontijzering |
| Audiogram/ICC oogheelkunde | 1x/jaar |
| MRI T2* | Bij start chelatietherapie en indien afwijkend 1x/2 jaar |
| botdensitometrie | 1x/5 jaar |
Behandeling
Sikkelcelziekte
- Foliumzuur 5 mg 3x/week
- Hydroxycarbamide
Indicaties:- Patiënten met HbSS/HbSβ0 met ≥3 ernstige vaso-occlusieve pijncrisen per jaar.
- Patiënten met HbSS/HbSβ0 met sikkelcel gerelateerd pijn die interfereert met dagelijkse activiteiten en kwaliteit van leven
- Patiënten met HbSS/HbSβ0 met status na een ernstig of een recidiverend acuut chest syndroom
- Patiënten met HbSS/HbSβ0 met ernstige symptomatische anemie die interfereert met dagelijkse activiteiten en kwaliteit van leven
- Kinderen (vanaf 9 maanden) met HbSS/HbSβ0 onafhankelijk van klinische presentatie
- Patiënten met HbSS/HbSβ0 met chronische nierinsufficiëntie en erytropoëtine gebruik
- Bij patiënten met andere vormen van sikkelcelziekte kan bij bovenstaande indicaties hydroxycarbamide overwogen worden in overleg met een expertisecentrum.
Contra-indicatie:
- Leuko- en/of trombopenie.
- Zwangerschap of zwangerschapswens.
Dosering:
- Startdosering voor volwassen patiënten met HbSS/HbSβ0 15 mg/kg/dag (afronden op 500 mg) en ophogen (500 mg a 8 weken) opgeleide van kliniek en laboratoriumonderzoek (bloedbeeld, lever-en nierfunctie). Streefdosis 25 mg/kg.
- Bij chronische nierinsufficiëntie 5-10 mg/kg/dag
- Dosisreductie wordt geadviseerd als neutrofielen < 2,0 x 109/L en/of trombocyten < 80 x 109/L.
Bijwerkingen:
- Pancytopenie, stomatitis, gastro-intestinale klachten, huiduitslag, leverenzymstoornissen, passagère nierfunctiestoornis, alopecia (zelden), hoofdpijn, duizeligheid, desoriëntatie (zelden) en teratogeniciteit.
- IJzerchelatie als ferritine > 1000 μg/L (zie hoofdstuk ijzerstapeling).
- On top transfusie of wisseltransfusie als;
- Acute chest-syndroom in combinatie met desaturatie/tachypneu
- ernstige abdominale crise (inclusief levercrise)
- vaso-occlusieve crise > 10 dagen
- miltsequestratie
- CVA
- Priapisme
- Amoxicilline/Clavulaanzuur 500/125 mg on demand bij een temperatuur >38,5 en melden bij (huis)arts.
β thalassemie intermedia/major
Bloedtransfusiebeleid afhankelijk van levenswijze en kwaliteit van leven.
- Splenectomie overwegen bij hoge transfusiebehoefte, cave tromboserisico, ontwikkelen pulmonale hypertensie en verhoogd perioperatieve morbiditeit en mortaliteit.
- Altijd: Foliumzuur 5 mg 3x/week
- Evt. (experimenteel) Hydroxycarbamide, lage dosis; 500 mg
- IJzerchelatie als ferritine > 1000 μg/L (zie hoofdstuk ijzerstapeling).
- Amoxicilline/Clavulaanzuur 500/125 mg on demand bij temperatuur >38,5 en melden bij (huis)arts.
Indicaties erytrocyten transfusies bij thalassemie:
-
- Het absolute hemoglobine-gehalte is geen indicatie om transfusie te initiëren, tenzij het een symptomatische anemie (Hb <3.1 mmol/l) betreft.
- Start bij patiënten met een thalassemie met chronische transfusiebehandeling bij een absoluut Hb gehalte <4.3mmol/l op 2 opeenvolgende meetmomenten die >2 weken uit elkaar liggen in afwezigheid van andere mogelijk verklarende factoren voor de anemie (infectie, etc.)
- Geef transfusie bij een Hb gehalte >4.3 mmol/l in combinatie met een of meerdere van de volgende symptomen: verandering van de ossale gezichts-structuren, groeiretardatie, fracturen, klinisch significante extramedullaire hematopoëse.
- Geef incidenteel transfusie bij een niet transfusie afhankelijke thalassemie (NTDT)-patiënt bij verergering van de anemie in kader van infectie of trauma die gepaard gaat met bijbehorende symptomatologie en profylactisch in kader van chirurgie of zwangerschap.
-
- Streef bij transfusie afhankelijke patient (TDT)-patiënten een pre-transfusie Hb van 5.5 mmol/L (en bij cardiovasculaire comorbiditeit 6.5 mmol/l) na.
-
- Selecteer voor patiënten met thalassemie Rh-fenotype en K-compatibel bloed ter voorkoming van de vorming van alloantistoffen.
- Typeer transfusie-afhankelijke patiënten met thalassemie zo vroeg mogelijk voor de bloedgroep antigenen van het Rh, Kell, Duffy, Kidd en MNS-systeem (de S en s antigenen en eventueel voor het M antigeen typeren).
-
- Geef aan thalassemie-patiënten zonder antistoffen tegen het Parvo B19-virus Parvo B19-veilige bloedproducten.
- Test Parvo B19 IgG-negatieve patiënten jaarlijks op aanwezigheid van antistoffen hiertegen totdat een patiënt deze heeft ontwikkeld.
Specifieke situaties
Sikkelcelcrisen
Vaso-occlusieve crisen en hemolyse met anemie zijn de belangrijkste uitingsvormen van sikkelcelziekte. Vaso-occlusie resulteert in recidiverende acute pijn in botten, buik, thorax en schade aan organen. Uitlokkende factoren zijn infecties, overmatige inspanning, dehydratie, stress, acidose, maar vaak is er geen evidente aanleiding.
Acute aplastische crisen met ernstige anemie (zonder reticulocytose) ontstaan door m.n. parvo B19 infectie. Spontaan herstel na 7-10 dagen, evt. bloedtransfusie ter overbrugging. Daarom parvo-negatieve sikkelcelpatiënten parvoveilig bloed geven. Bij positieve parvoserologie is geen parvoveilig bloed nodig.
Een hemolytische crise kan optreden tijdens/na infectie (anemie, reticulocytose, bilirubine verhoogd) en lever of milt (m.n. kinderen) sequestratie (hepato-/splenomegalie, buikpijn, hoge mortaliteit en hoge recidief kans). Ondersteunen met bloedtransfusie.
Vaso-occlusieve crise
- Zeer heftige met name botpijn
- Lichamelijk onderzoek meestal geen afwijkingen.
- Ook laboratorium onderzoek kan onveranderd zijn t.o.v. stabiele situatie.
- Een abdominale crise lijkt op een acute buik, maar kan restloos verdwijnen. Daarom uiterste terughoudendheid met laparotomie
Behandeling van een vaso-occlusieve crise
- Adequate pijnstilling met paracetamol 4dd 1g, etoricoxib 1dd 60 of 90 mg (afhankelijk van gewicht < of > 70 kg), en/of opiaten. Deze kunnen per os, subcutaan, rectaal of intraveneus worden toegediend. Geadviseerd wordt om pijnstilling te starten volgens een geïndividualiseerde behandelplan. Indien de patiënt nog geen behandelplan heeft wordt geadviseerd te starten met een bolus morfine van 0.1 mg/kg, iedere 20-30 minuten tot pijnscore < 7, waarna verdere pijnstilling liefst middels patiënt controlled analgesia (PCA). Het gebruik van pethidine wordt afgeraden in verband met neurotoxiciteit. Bij onvoldoende pijnstilling onder maximale doseringen opiaten, kan behandeling met clonidine en zo nodig ketamine overwogen worden (in samenspraak met het pijnbehandelteam). Een ongecompliceerde pijncrise vormt op zich geen indicatie voor erytrocyten transfusie of erytroferese/wisseltransfusie.
- Hyperhydratie (3 liter per dag per os of intraveneus) gedurende de eerste 72 uur.
- Zuurstof dient toegediend te worden als de saturatie < 95% is.
- Hoog-risico tromboseprofylaxe (1dd 5700IU laag moleculair gewichtsheparine) wordt aangeraden bij patiënten met sikkelcelziekte die worden opgenomen.
- Bij iedere opname met een vaso-occlusieve crise dient een ECG gemaakt te worden ivm potentiële QT-tijd verlenging bij hoge dosis fentanyl en ketamine.
Op KMS staat een handleiding voor erytroferese op de afdeling hemaferese.
Acute chest syndrome
Frequente en soms fatale complicatie van sikkelcelziekte. Het komt vaker bij kinderen, maar verloopt ernstiger bij volwassenen. Hypoxie leidt tot progressieve sikkeling. ACS kenmerkt zich door een nieuw ontstaan pulmonaal infiltraat op de thoraxfoto met klinische symptomen (o.a. hoesten, dyspneu, tachypnoe, pijn bij de ademhaling, tachycardie, hypoxie en koorts). Gezien deze definitie is iedere pneumonie bij een patiënt met sikkelcelziekte een acute chest syndrome .
Meerdere causale factoren zijn bekend, zoals infectie, vetembolieën, botinfarcten in de thorax en longembolieën.
Diagnostiek
- X-thorax
- Bloed- en sputumkweek
- Keelwat voor virologie (respiratoire virussen) en serologie (chlamydia/mycoplasma/EBV/parvovirus)
- Urine sneltest op pneumococcen en legionella
- Dagelijks laboratorium onderzoek
Behandeling
- zuurstofsaturatie > 95%
- antibiotische therapie (cefalosporine + macrolide of levofloxacine 2dd 500 mg)
- adequate pijnstilling en hydratie beperken (1.5-2 L/dag).
- top up erytrocytentransfusie of erytroferese/wisseltransfusie laagdrempelig uitvoeren met name bij snel toenemende zuurstof behoefte en/of dyspneu/tachypneu.
- preventie van een recidief acute chest syndroom: hydroxycarbamide indien sprake is van een ernstig of herhaald voorkomen van acute chest syndrome. Indien hydroxycarbamide niet wordt verdragen, wordt een chronisch erytroferese/wisseltransfusie beleid aanbevolen gezien de ernst van het ziektebeeld.
Priapisme
Persisterende ongewilde erectie bij 10-40% van de mannen. Risico op impotentie.
Behandeling
- als priapisme > 4 uur aanhoudt, hyperhydratie met 3 L per dag per os of intraveneus en adequate pijnbestrijding.
- De uroloog wordt direct in consult gevraagd voor evaluatie en behandeling o.a. aspiratie/irrigatie van het corpus cavernosum met verdunde epinefrine.
- Bloedtransfusie is niet zinvol ter behandeling van acuut priapisme.
- Er zijn geen gerandomiseerde studies gepubliceerd met deze vraag als primaire vraagstelling. Ter preventie van priapisme kan overwogen worden: finasteride 5 mg/dag en indien effectief kan de dosis afgebouwd worden op geleide van de kliniek tot minimaal 1 mg/dag. Een alternatief is sildenafil 25 mg/dag.
- Adviseer patiënt ’s avonds minder te drinken.
Avasculaire botnecrose
Bij chronische of intermitterende pijnklachten aan heupen, schouders of lage rug wordt een conventionele röntgenfoto geadviseerd. Bij negatieve conventionele foto en sterke klinische verdenking op avasculaire botnecrose, wordt een MRI aangeraden.
Vraag de orthopeed in consult voor de indicatiestelling ten aanzien van fysiotherapie of heupkop- of schouderkopvervanging. Van core-decompression therapie is geen voordeel aangetoond.
Pulmonale hypertensie (PHT)
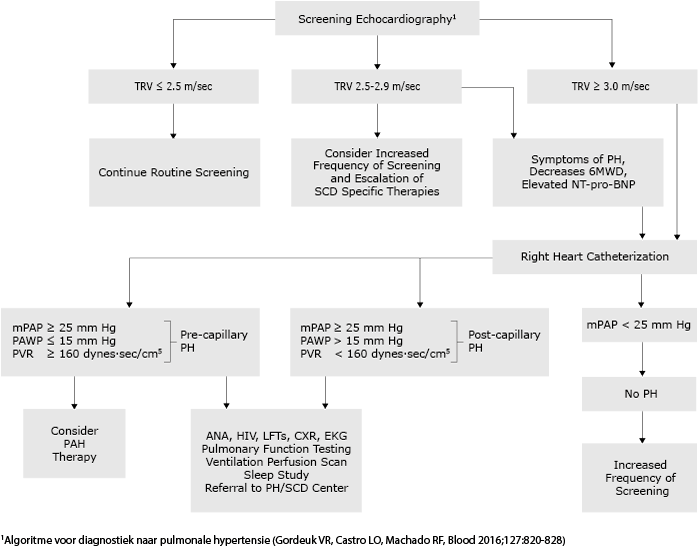
Screening
Alle sikkelcelpatiënten dienen gescreend te worden op pulmonale hypertensie (PH) met echocardiografie. De PAP druk kan ingeschat worden door de regurgitatiesnelheid over de tricuspidalisklep te meten. Bij een tricuspid regurgitation velocity (TRV) van >2.9 m/s wordt een rechter hartkatherisatie geadviseerd. Bij een TRV tussen de 2,5 en 2,9 m/s wordt geadviseerd alleen een katheterisatie te verrichten bij klachten en anders de echo jaarlijks te herhalen en bij een TRV < 2,5 m/s kan een controle iedere 3 jaar volstaan tenzij er een klinische verdenking ontstaat op PHT(zie onderstaande schema).
Behandeling
Indien de PH het gevolg is van chronische pulmonale embolieën wordt antistolling geadviseerd. Bij primaire (pre-capillaire) PH kunnen PH specifieke behandelingen (zoals prostacycline agonisten en endotheline receptor agonisten) overwogen worden in overleg met een longarts gespecialiseerd in de behandeling van PH. Bij post-capillaire pulmonale hypertensie ligt de nadruk op het verbeteren van de linker ventrikelfunctie. In het algemeen wordt geadviseerd bij PH hydroxycarbamide of wisseltransfusie te overwegen om hemolyse te verminderen, een hoger Hb na te streven en de kans op additionele sikkelcel-gerelateerde complicaties te verminderen.
CVA/epilepsie
Behandeling
Als sprake is van een ischemisch CVA: acute erytroferese/wisseltransfusie met een streef HbS <30%.
Recidief voorkomen
Tenminste 5 jaar chronische erytroferese/wisseltransfusie programma met een streef HbS <30% voor start van iedere transfusie of ferese. Opgemerkt dient te worden dat de optimale duur van de wisseltransfusies om het recidief CVA te voorkomen niet bekend is.
Na 5 jaar kan gekozen worden het streef HbS% te verhogen tot < 50%. Bij het niet haalbaar zijn (bijv. door allo-immunisatie) van een chronische wisseltransfusietherapie dient behandeling met hydroxycarbamide overwogen te worden.
Na de acute fase van het ischemisch CVA is adequate hypertensie behandeling geïndiceerd. Er is geen bewijs voor een gunstig effect op overleving of recidief kans van plaatjesaggregatie remming.
Zwangerschap en hemoglobinopathie
- partnerscreening op een hemoglobinopathie
- indien de partner drager is van een hemoglobinopathie in casu een Hb variant (bijv. HbS of HbC) of een beta thalassemie, dient patiënt verwezen te worden naar de klinisch geneticus voor genetische counseling en advies over prenatale diagnostiek (bijv. pre-implantatie genetische diagnostiek (PGD)).
- staken van teratogene medicatie voor de vrouwelijke patiënt 3 maanden voor conceptie (hydroxycarbamide, ace-remmers en chelatie therapie)
- mannelijke patiënten wordt geadviseerd hydroxycarbamide minimaal 3 maanden voor conceptie te staken.
- Hb > 4 mmol/l houden. Bloedtransfusie kan eerder gegeven worden als sprake is van symptomatische anemie
- Complicaties van de zwangerschap:
- 6% spontane abortus (minder bij HbSC)
- 45% premature partus
- 20% pre-eclampsie
- 20% UWI
- 25% pulmonale complicaties
- 4% sepsis
- Meer kans op groeivertraging en IUVD
- Risico cardiale problemen m.n. bij thalassemie major: Hb > 6 mmol/L houden.
- Geen controle door hematoloog tijdens zwangerschap, wel brief opstellen met adviezen tijdens zwangerschap en laagdrempelig contact hoofdbehandelaar.
- Voor anticonceptie wordt progestagene anticonceptie (depot preparaat) of een levonorgestrel-houdend intra uterine device (IUD) geadviseerd. Oestrogeen houdende orale anticonceptie is relatief gecontra-indiceerd in verband met de verhoogde tromboseneiging bij patiënten met sikkelcelziekte.
Peri-operatieve zorg bij sikkelcelziekte
Chirurgische ingrepen kunnen bij sikkelcelziekte patiënten tot complicaties leiden, zoals acute chest syndrome (ACS) of vaso-occlusieve crisen. Dus uitlokkende factoren moeten vermeden worden (zoals hypoxie, dehydratie, afkoeling, pijn, immobilisatie).
Vooraf wordt een inschatting gemaakt van het risico van de ingreep:
- Laag risico: abortus provocatus, adenotomie, myringotomie, voet- en enkeloperaties, hernia inguinalis
- Intermediair risico: tonsillectomie , adenotonsillectomie, cholecystectomie, gewrichtsvervangende operatie, appendectomie, artroscopie, niertransplantatie, sectio caesarea
- Hoog risico: coronaire bypass operatie, neurochirurgische operaties, cardiale chirurgie, grote vaatchirurgie
Beleid m.b.t. risico van de ingreep:
- Laag risico: geen transfusie. Indien algehele anesthesie tijdens laag risico ingreep: wel bloedtransfusie tot een Hb gehalte van 6,5 mmol/L. Indien preoperatief > 5.6 mmol/L, erytroferese/wisseltransfusie met streef HbS: 60% (voor patiënten met HbSC geldt dat HbS+HbC samen < 60% moeten zijn na erytroferese/wisseltransfusie
- Intermediair risico: top up of erytroferese/wisseltransfusie zoals boven vermeld
- Hoog risico: erytroferese/wisseltransfusie met een streef HbS percentage van 30%
Het is van belang een goede hydratie te waarborgen ook pre-operatief. Streven naar een vochtintake van 3 L in 24 uur. Tevens is adequate pijnstilling ook erg belangrijk ter voorkomen van een crise.
Transfusiebeleid
| Indicaties acute transfusies | Type transfusies |
| Symptomatische anemie | top up transfusie |
| Hb < 3,5 mmol/L | top up transfusie |
| Acute chest syndrome | afhankelijk ernst, zie hoofdstuk acute chest syndrome |
| Miltsequestratiecrise | top up transfusie |
| Acute cholestatische levercrise | erytroferese/wisseltransfusie/wisseltransfusie |
| Aplastische crise | top up transfusie |
| Acuut CVA | erytroferese/wisseltransfusie/wisseltransfusie |
| Multi-orgaan falen | erytroferese/wisseltransfusie/wisseltransfusie |
| Preoperatief | top up transfusie of erytroferese/wisseltransfusie/wisseltransfusie, zie hoofdstuk perioperatieve zorg |
| Indicaties voor chronische erytroferese/wisseltransfusie | Type transfusie |
| Acuut ischemisch CVA (streef HbS<30%), zie hoofdstuk ischemisch CVA | Erytroferese/wisseltransfusie of top up transfusie |
| Primaire preventie van ischemisch CVA, zie hoofdstuk ischemisch CVA | Erytroferese/wisseltransfusie of top up transfusie |
| Secundaire preventie ischemisch CVA | Erytroferese/wisseltransfusie of top up transfusie |
| Zeer frequente VOC, niet reagerend op hydroxycarbamide | Erytroferese/wisseltransfusie of top up transfusie |
- Wat betreft matching van bloedgroep antigenen is het advies de CBO richtlijn bloedtransfusie beleid (2011) te volgen.
Dit betekent dat sikkelcelpatiënten ABO-Rhesus, Kell, Duffy A, en indien mogelijk ook Jkb en MNS compatibel bloed krijgen ter preventie van allo-immunisatie. - Parvo B19 veilig bloed wordt geadviseerd bij patiënten met sikkelcelziekte die Parvo B19 IgG negatief zijn (in principe worden alle patiënten getest op Parvo virus serologie).
Intrahepatische cholestase (levercrise)
Acute intrahepatische cholestase kenmerkt zich door acute pijn in de rechterbovenbuik, toenemende icterus, vergrote lever en extreme hyperbilirubinemie (zowel ongeconjugeerd als geconjugeerd). De leverenymstoornissen zijn variabel en er kunnen ook stollingsstoornissen optreden (verlengde aPTT en PT). Het onderscheid met galsteenlijden wordt gemaakt door het uitsluiten van intra- of extrahepatische galwegobstructie.
De mortaliteit van patiënten met een ernstige vorm van intrahepatische cholestase is hoog. Een acute intrahepatische cholestase kent verschillende klinische graderingen. Afhankelijk van de kliniek van de patiënt, en de laboratorium waarden dient er een afweging te worden gemaakt of top-up bloedtransfusie dan wel erytroferese/wisseltransfusie moet worden verricht. Een expert dient geraadpleegd te worden.
Nefropathie
Een microalbumine/kreatinine ratio > 2.5 mg/mmol bij mannen en > 3.5 mg/mmol bij vrouwen is een indicatie voor een ACE inhibitor of een angiotensine receptor blokker.
Bij chronische nierinsufficiëntie is het advies: optimalisatie bloeddruk (streefbloeddruk 120/70 mmHg) en urineonderzoek op micro-albuminurie en proteïnurie.
Er is geen bewijs dat chronische erytroferese/wisseltransfusie progressie van nierinsufficiëntie kan voorkomen. Mogelijk heeft hydroxycarbamide een beschermend effect in de vroege fase van nierinsufficiëntie. Overweeg erytropoetine bij (pre-)terminale nierinsufficiëntie i.o.m. nefroloog, waarbij een streef Hb met een bovengrens van 6 mmol/L wordt geadviseerd. Bij een terminale nierinsufficiëntie wordt niervervangende therapie geadviseerd.
Ulcus cruris
Verwijs sikkelcelpatiënten met een ulcus cruris naar de dermatologie voor lokale behandeling.
Neem wondkweken af bij verdenking op infectie en sluit osteomyelitis uit met behulp van beeldvorming.
De wonden hebben vaak een hardnekkig, recidiverend karakter en zijn zeer pijnlijk, soms gecompliceerd door secundaire infecties. Bij geïnfecteerde ulcera zijn antibiotica op geleide van de kweken geïndiceerd. In een van de studies werd bij geïnfecteerde ulcera een goed effect gezien van een aerosol solution (neomycine, bacitrin en polymyxin B). Het is belangrijke om lokale compressie te vermijden.
Bij patiënten die behandeld worden met hydroxycarbamide kan worden overwogen over te stappen op wisseltransfusies. Hydroxycarbamide gebruik, veneuze en arteriële insufficiëntie en diabetes mellitus vergroten de kans op ulcera. Een recente studie toont echter aan dat de relatie tussen hydroxycarbamide en ulcera discutabel is bij patiënten met sikkelcelziekte. Ook is de toegevoegde waarde van bloed-/wisseltransfusie niet aangetoond.
IJzerchelatie
Zie hoofdstuk ijzerstapeling voor behandeling.
Indicaties luspatercept bij TDT
Luspatercept is geindiceerd voor alle transfusie afhankelijke volwassen β-thalassemie patienten met een transfusie behoefte van > 4 erytrocytenconcentraten/8 weken. Indien geen reductie van transfusiebehoefte optreedt na 24 weken behandeling (circa 50% van de patiënten) dient de behandeling gestopt te worden. Geen reductie van transfusiebehoefte wordt gedefinieerd als <33% transfusieafname na 24 wk behandeling met luspatercept.
Overige nieuwe middelen (nog niet geregisteerd)
- crizanlizumab: verminderd het aantal vaso-occlusieve crisen met circa 50% (referentie: Ataga, NEJM, 2017). 1x/maand intraveneuze infusie.
- voxeletor: verhoogd de zuurstofaffiniteit van hemoglobine, leidend tot een hoger Hb en minder orgaanschade (CVA, ulcera, pulmonale hypertensie, cardiomyopathie). Met name als het gecombineerd wordt met hydrea. De meerwaarde wordt voornamelijk gezien bij patiënten met een Hb < 5 mmol/L. (ref. Vichinsky, NEJM 2019, Howard, lancet Oncology, 2021). Oraal 1dd.
- L-glutamine: reductie van 25% van vaso-occlusieve crisen. Bijwerkingen hiervan zijn meestal mild: enige misselijkheid en spierpijn werden gemeld. 1dd oraal.
Indicatie allogene stamceltransplantatie met HLA-identieke broer/zus
Patiënten met ernstige orgaanschade (zoals status na CVA, recidiverende ulcera cruris, ernstige nefropathie, longfunctiestoornissen, herhaalde acute chest syndromen) komen in aanmerking voor deze behandelmodaliteit. Daar patiënten met sikkelcelzieke chronische orgaanschade hebben, is de morbditeit en mortaliteit sterk verhoogd. Nu blijkt het bereiken van mixed chimerisme al een sterk verbeterde situatie te geven, eigenlijk maak je een patiënt met sikkelcelziekte drager. En die hebben geen klachten. Daarom zijn we in 2021 gestart met een programma voro allogene stamceltransplantatie met een hele milde conditionering, met weinig toxiciteit, behoud van fertiliteit en een goede overleving. Wel werd in 13% van de patiënten graftfalen gezien waarbij de eigen hematopoeise weer opkwam.
Het volgende behandelplan wordt toegepast:
- pre-conditionering met azathioprine en hydrea gedurende 3 maanden voorafgaand aan de opname voor de allogene stamceltransplantatie
- voor opname: wisseltransfusie met streef HbS% < 20%.
- conditionering met alemtuzumab en totale lichaamsbestraling (chemovrij) voor stamcelinfusie van HLA identieke broer/zus
- sirolimus als GvHD profylaxe en o.g.v. chimerisme na 1 jaar af te bouwen.
Sikkelcelcentrum
Beleid:
Sikkelcelpatiënten, TDT (transfusie afhankelijke thalassemie) en NTDT (niet transfusie afhankelijke thalassemie) patiënten worden 1x per jaar voor jaarcontrole gezien en 1x per 6 maanden voor reguliere controle (dit kan ook in het regionale ziekenhuis).
Het sikkelcelcentrum heeft twee sikkelcelverpleegkundigen, een maatschappelijk werker en een klinisch geneticus, welke allen aanwezig zijn bij het spreekuur. De overige medisch specialisten (cardioloog, longarts, orthopeed, oogarts, endocrinoloog) worden indien nodig geconsulteerd.